| Rev Esp Endocrinol Pediatr 2013;4 Suppl(1):155-162 | Doi. 10.3266/RevEspEndocrinolPediatr.pre2013.Apr.185 |
| Exposición oral. Minipósters |
| Sent for review: 11 Apr. 2013 | Accepted: 11 Apr. 2013 | Published: 2 May. 2013 |
| Congreso SEEP |
| Correspondence:Congreso SEEP E-mail: seep@seep.es |
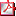 Tabla - MP1/d2-009 Tabla - MP1/d2-009 |
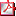 Tabla - MP1/d2-010 Tabla - MP1/d2-010 |
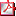 Tabla - MP1/d2-015 Tabla - MP1/d2-015 |
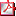 Tabla - MP1/d2-018 Tabla - MP1/d2-018 |
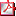 Tabla - MP1/d2-019 Tabla - MP1/d2-019 |
|
|
Suprarrenales
MP1/d2-009
ANÁLISIS DEL GEN NR0B1 EN UNA COHORTE DE PACIENTES CON HIPOPLASIA ADRENAL CONGÉNITA (AHC) LIGADA AL X. L. Castaño González1, G. Pérez-Nanclares Leal1, J.P. López Siguero2, F. Rivas Crespo3, I. Díez López4, A. Rodríguez Estévez1, E. del Castillo Acedo del Olmo2, J. Fernández Toral3, J. Aller Granda3. (1) Hospital Universitario Cruces, UPV-EHU, CIBERER, Barakaldo, Barakaldo/Bizkaia. (2) Hospital Regional Universitario Carlos Haya, Málaga. (3) Hospital Universitario Central de Asturias, Oviedo. (4) Hospital Universitario Araba. Introducción: La hipoplasia adrenal congénita (AHC) es una enfermedad grave, con una elevada incidencia de muerte neonatal, que tiene lugar debido a un trastorno en el desarrollo durante el período embrionario de las glándulas suprarrenales. Es una enfermedad rara (1/12500 nacimientos) que puede ser heredada de manera autosómica recesiva (muy minoritaria) o ligada al X. Ésta última está causada por alteraciones del gen NR0B1 (DAX1). Aunque el espectro clínico es muy heterogéneo, en general los varones afectos sufren insuficiencia adrenal y crisis pierde sal temprana, con un hipogonadismo hipogonadotropo al llegar a la pubertad. Objetivos: Analizar el gen NR0B1 en una serie de pacientes con AHC, provenientes de diferentes centros, intentando establecer relaciones genotipo-fenotipo. Pacientes y métodos: Se analizó el gen NR0B1 en 5 familias (con un total de 9 varones afectos) con diagnóstico de AHC. Se utilizaron las técnicas de PCR, secuenciación directa y genotipado de microsatélites. La información clínica se recogió retrospectivamente en los hospitales de referencia. Resultados: Todos los pacientes presentaban alteración en el gen NR0B1. En concordancia con la literatura, el análisis molecular identificó tres mutaciones que generan una proteína truncada o gravemente alterada: dos de ellas nuevas (p.Gln305*, p.Glu98Argfs*166) y una previamente descrita (p.Trp39*). Además, dos pacientes presentaban la deleción completa del gen NR0B1, en uno de ellos afectando a MAGEB1, un gen contiguo, alteraciones descritas en la AHC ligada al X. Conclusión: El estudio molecular del gen NR0B1 está indicado en caso de sospecha de AHC ligada al X. La actitud terapéutica no se modifica con el resultado, pero facilita el asesoramiento genético en los familiares. Además, confirma el diagnóstico diferencial de la insuficiencia adrenal en niños frente a alteraciones más prevalentes como la hiperplasia adrenal congénita o la adrenoleucodistrofia.
Metabolismo y Nutrición
MP1/d2-010
ESTUDIO COMPARATIVO DE VITAMINA D PLASMÁTICA EN UNA POBLACIÓN INFANTIL DE DIFERENTES ETNIAS. J.M. Sánchez Muro1, D. Yeste Fernández2, M. Fernández Cancio3, L. Audí Parera4, A. Carrascosa Lezcano5, A. Marín Muñoz6. (1) Área Básica de Salud-Pediatría, Salt, Girona. (2) Hospital Materno Infantil Vall d´Hebron, Barcelona, Unidad de Endocrinología Pediátrica, Servicio de Pediatría. (3) Unitat de Recerca, Hospital Universitari Vall d´Hebron, Barcelona. (4) Institut de Recerca, Hospital Vall d´Hebron, Barcelona. (5) Jefe de Servicio de Pediatria, Hospital Materno Infantil Vall d´Hebron, Barcelona. (6) Enfermera de Pediatría, Área Básica de Salud, Salt, Girona. Introducción: El incremento de una población infantil inmigrante en Salt (Girona) nos decidió a efectuar un estudio del estado nutricional de esta población comparando con la autóctona y determinar si es una población de riesgo de desarrollar hipovitaminosis D. Salt tiene 29.527 habitantes según censo del año 2007. El 38% de esta población es inmigrante de 71 nacionalidades, fundamentalmente magrebí y subsahariana. Objetivos: - Evaluar el estado auxológico de los niños que participan. - Determinar las concentraciones plasmáticas de 25(OH) D, PTH, calcio, fósforo, fosfatasa alcalina y su relación con la ingesta de calcio y vitamina D y el grado de exposición solar de cada etnia. Población y métodos: Estudio prospectivo efectuado durante 2008- 2010 en una consulta de pediatría de asistencia primaria y por un único observador. Población: 307 niños de edad inferior a 3 años de Salt. Distribución por origen y etnia: caucásicos (n=85, 27%); magrebí (n=87, 28%); subsaharianos (n=101, 32,5%); centroamericanos (n= 20; 6%) e indios (n=14; 4,5%). Parámetros bioquímicos: calcemia, fosforemia, fosfatasa alcalina, 25(OH) D, PTH, hematimetría. Se utiliza la encuesta nutricional de Garabedian para estimar la ingesta nutricional de calcio, de vitamina D y el grado de exposición solar. Resultados: 1- El análisis de los parámetros antropométricos no demuestra diferencias significativas entre la población autóctona e inmigrante. 2- Déficit de vitamina D (< 20 ng/ml): Caucásico 8%, magrebí 34,5%, subsahariano 18%, centroamericano 20%, indio 64%. 6- Alteraciones de PTH (> 65 pg/ml): Caucásico 1 %, magrebí 5%, subsahariano 3%, indio 8%. 7- Exposición solar insuficiente: Caucásico 12%, magrebí 85%, subsahariano 81%, centroamericano 50%, indio 93%. Conclusiones: 1- No se ha detectado malnutrición auxológica en las poblaciones evaluadas. 2- La ingesta de calcio es similar en los 5 grupos, mientras que el aporte de vitamina D es escaso en el subsahariano e indio. La escasa exposición solar de las poblaciones infantiles de origen magrebí, subsahariano e indio es un factor determinante del déficit de la vitamina D y de la elevación de las concentraciones plasmáticas de PTH. 3- Se contabilizan 2 niños subsaharianos con analítica de raquitismo.
MP1/d2-011
LOS LACTANTES CON PESO ELEVADO PARA LA EDAD GESTACIONAL HIJOS DE MADRE NO DIABÉTICA QUE RECIBEN LACTANCIA MATERNA TIENEN MÁS SENSIBILIDAD A LA INSULINA Y MAYOR MASA MAGRA: IMPLICACIONES EN EL DESARROLLO ULTERIOR DE OBESIDAD. G. Sebastiani1, M. Perez Cruz1, M. Díaz Silva1, A. López Bermejo2, F. De Zegher3, L. Ibáñez Toda1. (1) Hospital Sant Joan de Déu, Esplugues, Barcelona. (2) Hospital Josep Trueta, Girona. (3) University of Leuven- Belgium. Introducción: Los niños de peso elevado para la edad gestacional (LGA) de madres no diabéticas alimentados con lactancia materna (LM) tienen menos riesgo de desarrollar alteraciones metabólicas asociadas a obesidad, como resistencia a la insulina y enfermedades cardiovasculares en la edad adulta. Objetivos: Estudiar los mecanismos que pueden determinar esta evolución mediante el análisis del perfil endocrino-metabólico y de la composición corporal en lactantes LGA durante el primer año de vida, comparando los datos con los obtenidos en lactantes de peso adecuado para la edad gestacional (AGA) alimentados con LM. Sujetos y métodos: Se estudiaron prospectivamente 31 AGA (48% niñas) y 18 LGA (50% niñas). Se determinó glucosa, insulina, IGF-I y adiponectina de alto peso molecular (HMW-adip) en sangre de cordón y en suero a los 4 y 12 meses y se realizó estudio de composición corporal [absorciometría de doble energía (DXA)] a los 15 días, a los 4 y a los 12 meses de vida. Resultados: Al nacer, los valores promedio de masa magra, masa grasa y contenido mineral oseo (CMO) en los niños LGA se encontraron entre +1 y +2 desviaciones estándar de los valores de los AGA. Entre los 0-12 meses la ganancia de peso y longitud en ambos grupos fue similar; sin embargo, los niños LGA ganaron una media de 0,9 kg más de masa magra y 0,7 kg menos de masa grasa (y menos CMO). A los 4 y 12 meses los niveles de insulina y de IGF- 1 fueron más bajos en niños LGA y los niveles de HMW-adip más elevados. Conclusiones: Durante el primer año de vida, los lactantes LGA hijos de madres no diabéticas ganan más masa magra que masa grasa y presentan mayor sensibilidad a la insulina y concentraciones bajas de IGF-I, comparados con lactantes AGA. Este perfil endocrino-metabólico y de composición corporal podría explicar en parte que estos pacientes estén protegidos del desarrollo ulterior de obesidad. El seguimiento prolongado de estos pacientes permitirá conocer si este patrón persiste en la infancia.
MP1/d2-012
BRAIN-DERIVED NEUROTROPHIC FACTOR (BDNF) EN PLASMA EN NIÑOS OBESOS PREPUBERALES: RESULTADOS DE UN PROGRAMA DE INTERVENCIÓN SOBRE EL ESTILO DE VIDA DE DOS AÑOS DE DURACIÓN. E. Maqueda Castellote1, R. Corripio Collado1, JM. González-Clemente1, J. Pérez-Sánchez1, J. Vendrell2, A. Caixàs1. (1) Hospital de Sabadell, Corporació Sanitària Parc Taulí, Sabadell, Barcelona. (2) Hospital Joan XXIII, Tarragona. Introducción y objetivo: Brain-derived neurotrophic factor es una neurotrofina que interviene en la fisiopatología de la obesidad y síndrome metabólico en adultos. Existen muy pocos estudios en niños. El objetivo fue analizar los niveles plasmáticos de BDNF en una cohorte de niños obesos prepuberales, antes y después de un programa de intervención en el estilo de vida, así como ver su relación con los diferentes componentes del síndrome metabólico. Material y métodos: Estudio casos y controles, prospectivo de dos años de duración. Se incluyeron 73 casos de niños obesos prepuberales controlados en nuestro servicio de endocrinología y 47 controles apareados por sexo y edad. Los parámetros analizados fueron: valores antropométricos, presión arterial, recuento de plaquetas, test de tolerancia oral a la glucosa, índice de resistencia a la insulina (HOMA-IR), perfil lipídico, BDNF, dieta y actividad física. Consideramos pérdida de peso significativa ≥0.5 desviaciones estándar en el z-score del índice de masa corporal (IMC). Resultados: Los niveles plasmáticos de BDNF fueron menores en niños obesos prepuberales comparándolos con sus controles (p= 0.076). No hubo correlación entre BDNF y los componentes del síndrome metabólico. A los dos años, los niveles de BDNF aumentaron en niños obesos. El análisis de regresión logística ajustada para edad, sexo, pubertad, IMC, número de plaquetas y HOMA-IR mostró un incremento de BDNF en aquellos sujetos que perdieron peso (p=0.036), practicaron deporte (p=0.008) y tuvieron una ingesta adecuada de carbohidratos (p=0.032). Conclusiones: Los niveles de BDNF en plasma fueron menores en niños obesos prepuberales que en sus controles. BDNF no se correlacionó con los componentes del síndrome metabólico. Los niveles de BDNF aumentaron tras los dos años del programa de intervención en el estilo de vida.
MP1/d2-013
AUTOFAGIA EN PLACENTA: ASOCIACIÓN CON EL METABOLISMO DURANTE LA GESTACIÓN Y EL CRECIMIENTO FETOPLACENTARIO. G. Carreras Badosa1, A. Prats Puig1, F. Díaz Roldán1, L. Ibáñez Toda2, A. López Bermejo1, J. Bassols Casadevall1. (1) Instituto de Investigación Biomédica de Girona. (2) Hospital Sant Joan de Déu, Barcelona. Introducción: La autofagia regula el metabolismo de la glucosa y lípidos. En tejido adiposo, el gen de autofagia Atg7 regula su diferenciación y expansión y modula el daño por exceso de lípidos (lipotoxicidad). La autofagia contribuye además a la placentación y está incrementada en placentas con preeclampsia y retraso de crecimiento intrauterino. Objetivos: Estudiamos si la expresión placentaria de ATG7 está relacionada con el metabolismo materno durante la gestación y el crecimiento fetal o placentario. Materiales y métodos: Se estudió la expresión de ATG7 en placentas de 145 mujeres [100 sin sobrepeso y 45 con sobrepeso previo al embarazo (BMI>25)]. Se cuantificó el perfil metabólico [HbA1c, péptido C, lípidos y adiponectina de alto peso molecular (APM)] en ayunas en el segundo trimestre de gestación. Al parto, se pesaron las placentas y los recién nacidos (todos de peso normal) y se recogieron muestras de placenta para la expresión de ATG7. Resultados: La expresión de ATG7 fue mayor en placentas de embarazadas con sobrepeso (p<0.05) y se asoció a menor adiponectina de APM y HDL-colesterol, y mayor concentración de HbA1C, péptido C, triglicéridos, mayor peso de la placenta y menor cociente peso recién nacido/peso placenta (p<0.05 a p<0.001). En análisis multivariante, la expresión de ATG7 se relacionó independientemente con la HbA1c (β=0.436, p=0.002) y los triglicéridos (β=0.394, p=0.005). La expresión de ATG7 explicó además un 5% de la varianza del peso placentario (β=0.249, p=0.017) y un 11% de la varianza del cociente peso recién nacido/peso placenta (β=-0.352, p=0.006). En embarazadas sin sobrepeso no se observaron asociaciones significativas. Conclusiones: La expresión de ATG7 aumenta en embarazadas con sobrepeso y se asocia a un perfil metabólico desfavorable y a mayor crecimiento placentario. Proponemos que la autofagia en placenta podría jugar un papel protector del desarrollo fetal limitando el daño por lipotoxicidad en el embarazo.
MP1/d2-014
LA SUPLEMENTACIÓN MATERNA CON BETAÍNA, EXCLUSIVAMENTE DURANTE LA LACTANCIA, PREVIENE LA DIABETES EN UN MODELO MURINO DE OBESIDAD INFANTIL. M. Ramon Krauel1, J.C. Jiménez-Chillarón2, C. Lerin3, T. Pentinat Pelegrín2, J. Cebrià Romeo2, R. Díaz Naderi2. (1) Endocrinología Pediátrica, Hospital Sant Joan de Déu de Barcelona, Esplugues de Llobregat, Barcelona. (2) Hospital Sant Joan de Déu de Barcelona. (3) IDIBAPS. Introducción: El aporte excesivo de energía durante el desarrollo neonatal aumenta la prevalencia de obesidad infantil. Además, la obesidad infantil tiene repercusiones a largo plazo incrementando el riesgo de obesidad y diabetes en el adulto. Estos efectos se deben, en parte, a modificaciones epigenéticas (metilación del DNA). La betaína es un componente de la dieta que se encuentra en vegetales como espinacas, legumbres y también en pescado. Es un derivado de la colina y ejerce su función mediante la transferencia de grupos metilo, influyendo el patrón de metilación del DNA. Además, el déficit de betaína se asocia con obesidad y diabetes, mientras que su suplementación en adultos mejora la sensibilidad periférica a la insulina. Objetivos: Prevenir el fenotipo diabético adulto en un modelo murino de obesidad infantil mediante la suplementación con betaína durante la lactancia. Material y métodos: Hemos descrito previamente un modelo murino de obesidad infantil (ON) que desarrolla diabetes al alcanzar la vida adulta. Aquí asignamos de forma aleatoria los ratones del ON a recibir suplementación con betaína (B) a través de la lactancia materna durante el período de lactancia (grupos C, ON, ON+B). Tras el destete todos recibieron una dieta estándar ad libitum. Resultados: La betaína no modificó velocidad de crecimiento de los ratones ON durante las 2 primeras semanas de vida (C=3.9±0.2 g/semana, ON=5.1±0.6, ON+B=5.3±0.7). A los 8 meses los animales ON mantuvieron un sobrepeso muy moderado con respecto al grupo C, mientras que los animales ON+B mostraron un peso intermedio (C=50.1±5.9; ON=53.8±4.6, p<0.05 vs C; ON+B=51.5±8.1). Los ratones ON desarrollaron intolerancia a la glucosa, hiperinsulinemia y resistencia a la insulina. En cambio, los ratones ON+B presentaron tolerancia a la glucosa e insulinemias comparables a los controles (Insulina; C=0.47±0.07 ng/ml; ON= 0.95±0.42 ng/ ml, p<0.05 vs C; ON+B=0.45±0.13). Conclusiones: El tratamiento con betaína en nuestro modelo experimental, exclusivamente durante la lactancia, tiene repercusiones a largo plazo capaz de prevenir resistencia a la insulina en la vida adulta. Este tipo de intervenciones en etapas tempranas del desarrollo deben tenerse en cuenta a la hora de diseñar estrategias para prevenir la aparición de alteraciones metabólicas en el adulto.
MP1/d2-015
QUEMERINA: UNA NUEVA ADIPOQUINA RELACIONADA CON LA OBESIDAD Y EL SÍNDROME METABÓLICO INFANTIL. I. Larrechi Lamelas1, V.M. Rodríguez Rivera1, M.G. Martínez Castaño1, I. Lorente Blázquez2, A. Sarasua Miranda2, M.P. Portillo Baquedano1, I. Díez López2, M.T. Macarulla Arenaza1,2. (1) Grupo Nutrición y Obesidad, Facultad de Farmacia, Universidad del País Vasco. Vitoria, Álava. (2) Sección Endocrinología Infantil, Hospital Universitario de Álava. Vitoria. (3) CIBERObn, Instituto de Salud Carlos III. Introducción: La quemerina es una proteína de 14 kDa que inicialmente fue descrita como de origen exclusivamente hepático y con funciones relacionadas con la respuesta inmune y la inflamación. Sin embargo, más reciente se ha descubierto en animales de experimentación y en seres humanos adultos que también se expresa en el tejido adiposo (donde interviene en la adipogénesis y el metabolismo de los adipocitos), y que también actúa periféricamente sobre el metabolismo glucídico y lipídico de hígado y musculo esquelético. Por ello, actualmente se le considera “adipoquina” y se le ha asociado con la obesidad y el desarrollo del síndrome metabólico. Objetivos: Estudiar si las concentraciones séricas de quemerina están relacionadas con la obesidad infantil y los factores de riesgo metabólico. Metodología: Se cuantificó mediante ELISA la concentración de quemerina en 74 sueros sanguíneos de niños entre 8 y 13 años diagnosticados de sobrepeso u obesidad, y se correlacionaron mediante el test de Pearson con sus parámetros somatométricos peso (P), talla (T), Índice de Masa Corporal (IMC), perímetro de cintura (PC) y grasa corporal (GC), y sus parámetros séricos triglicéridos (TG), colesterol (Col), glutamato-piruvato transaminasa (GPT), gamma-glutamil transferasa (γ-GT), glucosa (Glu), insulina (Ins) y valor de HOMA. Paralelamente, se compararon mediante el test de Student las concentraciones de quemerina de las niñas versus las de los niños, y las de los pacientes con sobrepeso versus las de los obesos. Resultados: Se encontró una correlación positiva entre las concentraciones séricas de quemerina y todos los parámetros séricos y somatométricos evaluados, excepto con la talla. Además, los niños obesos presentaron concentraciones de quemerina significativamente superiores a las de los niños con sobrepeso (67±4 versus 56±2, respectivamente; P<0,01,). No se encontraron diferencias entre ambos sexos. Conclusión: En niños, de modo similar a lo que ocurre en adultos, las concentraciones séricas de quemerina están directamente relacionadas con la obesidad y los parámetros séricos asociados al síndrome metabólico.
Tiroides
MP1/d2-016
TSH ELEVADAS PERO INFERIORES A 10 microUI/ ml, EVOLUCIÓN Y NECESIDAD DE TRATAMIENTO. C. De lamas Pérez, R. Elices Crespo, P. Prieto Matos, M. Martín Alonso, J. Cedeño Montaño, J. Prieto Veiga. Hospital Clínico Universitario de Salamanca. Introducción: Los niveles elevados de TSH son un motivo frecuente de remisión a las consultas de endocrinología pediátrica existiendo dudas en su evolución, pronóstico y posible inicio de tratamiento con levotiroxina. Objetivos: Describir el comportamiento de la TSH elevada en niños remitidos a nuestra Unidad de Endocrinología Infantil. Pacientes y métodos: Estudio descriptivo, longitudinal y retrospectivo de 111 niños escogidos al azar entre los remitidos a nuestra unidad por hipertirotropinemia (TSH 4,85- 10 mcUI/mL) con edad comprendida entre 0,3 y 15,7 años. Se excluyen aquellos en los que sólo se había determinado en una ocasión la función tiroidea (5) y los diagnosticados de síndrome de Down (8). Se obtuvieron datos de TSH y T4L al inicio y evolutivamente. Se realizó estudio estadístico mediante SPSS 17.0®. Resultados: El 43,4% (n=98) de los pacientes son niñas. El 9,2% de los sujetos inician tratamiento con levotiroxina (dosis media 1,41 mcg/kg/día) al presentar en su seguimiento una TSH superior a 10 mcUI/ml o la existencia de hipertirotropinemia con autoinmunidad po-sitiva. La TSH se normalizó en la primera analítica en un 39,8%, alcanzando en posteriores controles un 63,2% de la muestra total. El 27,6% de la muestra continúa con los niveles de TSH entre 5-10 mcUI/mL. El tiempo medio de normalización fue de 0,98±1,12 años en los pacientes que no recibieron tratamiento y el número medio de visitas fue de 1,81. El 63,6% de los pacientes no presenta ninguna sintomatología acompañante, siendo la astenia (11,1%) y el fallo de medro (7,1 %) los síntomas más frecuentes. El 9,5% de los individuos estudiados presentaban anticuerpos antitiroideos positivos, precisando tratamiento durante el seguimiento el 55,6% de ellos. Los niveles de TSH inicial (mcUI/mL) de los pacientes que requirieron tratamiento en la primera revisión por TSH mayor de 10 era de 7,41±2,03, los que continuaba entre 5-10 en el resto 7,61±1,26 y en los que se normalizó 7,21±1,41 (p=0,37). Conclusiones: La hipertirotropinemia aislada es un motivo de consulta frecuente en nuestro medio. Los niveles de TSH tienden a normalizarse en su evolución, aunque en el 9,2% de los casos es necesaria la implementación de tratamiento con levotiroxina.
Gónadas
MP1/d2-017
UTILIDAD DE LOS NIVELES DE LA PROTEÍNA TRANSPORTADORA DE HORMONAS SEXUALES EN EDAD PREPUBERAL COMO MARCADOR DE RIESGO CARDIOVASCULAR EN MUJERES JÓVENES CON HISTORIA DE PUBARQUIA PRECOZ. A.M. Velásquez Rodríguez1, M. Díaz Silva2, G. Aragonés Bargalló2, J. Bassols3, A. López Bermejo3, L. Ibáñez Toda2. (1) Endocrinología Pediátrica, Hospital Sant Joan de Déu, Universidad de Barcelona, Esplugues de Llobregat, Barcelona. (2) Endocrinología Pediátrica, Hospital Sant Joan de Déu, Universidad de Barcelona. Esplugues de Llobregat, Barcelona. Centro de Investigación Biomédica en Red de Diabetes y Enfermedades Metabólicas Asociadas (CIBERDEM). Madrid. (3) Hospital Dr. Josep Trueta e Instituto para la Investigación Biomédica de Girona. Girona. Introducción: La pubarquia precoz (PP) en niñas se define como la aparición de vello púbico antes de los 8 años. Confiere mayor riesgo para el desarrollo de hiperandrogenismo ovárico en la adolescencia y comorbilidades asociadas en la edad adulta. Sin embargo, no existen factores predictivos de esta evolución al diagnóstico prepuberal de la entidad. La proteína transportadora de hormonas sexuales (SHBG) es sintetizada por el hígado y transporta en plasma andrógenos y estrógenos, regulando su acceso a tejidos diana. Recientemente se ha destacado su utilidad como marcador de riesgo cardiovascular, asociando niveles bajos con inflamación de bajo grado, riesgo metabólico y diabetes tipo 2. Objetivos: Evaluar la utilidad de la SHBG como marcador temprano de riesgo cardiovascular en pacientes con PP, en función de sus niveles al diagnóstico de la entidad. Diseño y población: Estudio clínico observacional longitudinal en 22 mujeres jóvenes (edad entre 18,0 y 29,3 años; promedio 21,2 ±0.4 años), sin tratamiento hormonal en los 3 meses previos y con antecedente de PP debida a adrenarquia precoz (edad al diagnóstico: 6,7 ±0,2 años). Variables: Al diagnóstico de la PP, concentraciones de SHBG; en la edad adulta, concentraciones de SHBG y proteína C reactiva ultrasensible (PCR-US). Resultados: Los niveles bajos de SHBG al diagnóstico de la pubarquia precoz [promedio de la desviación estándar (DE) para edad cronológica y estadío puberal -1.0 ±0.2] se asociaron en la edad adulta a una SHBG más baja y a una PCR-US más elevada (r= 0,5; p= 0,01 y r= –0,5; p= 0,02; respectivamente). Conclusiones: Las concentraciones bajas de SHBG al diagnóstico de la PP se correlacionaron en la edad adulta con niveles persistentemente bajos de SHBG y con un perfil bioquímico más pro-inflamatorio. Estos resultados sugieren que las concentraciones bajas de SHBG al diagnóstico de la entidad pueden ser predictivas de un perfil de riesgo cardiovascular en la edad adulta, permitiendo identificar tempranamente las pacientes susceptibles de recibir medidas preventivas precoces para evitar la progresión a patologías con alta morbimortalidad.
Diabetes
MP1/d2-018
VALORACIÓN DEL SEGUIMIENTO DE PACIENTES PEDIÁTRICOS CON DIABETES MELLITUS TIPO 1 TRAS SU TRANSICIÓN A LAS UNIDADES DE ADULTOS. M. Martín Frías1, M.Á. Álvarez Gómez2, R. Yelmo Valverde2, P. Enes Romero2, M. Alonso Blanco2, R. Barrio Castellanos2. (1) Hospital Universitario Ramón y Cajal/Unidad de Diabetes Pediátrica, Madrid. (2) Hospital Universitario Ramón y Cajal, Madrid. Introducción: El control metabólico de la diabetes mellitus tipo 1 (DM1) en la edad pediátrica depende de la colaboración del paciente y la implicación de los padres y equipo diabetológico. Al llegar a la edad adulta, los pacientes asumen el control, lo que coincide con el paso de la unidad de diabetes pediátrica (UDP) a la de adultos (UDA), con distinta aproximación al paciente. Objetivo: Analizar el control metabólico y grado de satisfacción en un grupo de pacientes con DM1 seguidos en nuestra UDP tras su paso a la UDA. Pacientes y métodos: Estudio retrospectivo mediante encuesta en 50 pacientes adultos (42% mujeres) con DM1. Analizamos: edad de diagnóstico y paso a adultos, tiempo de evolución de enfermedad, grado de control metabólico (HbA1c, HPLC-Menarini, vn 5,31±0,31%), presencia de complicaciones de DM1 y características del seguimiento médico. Estudio estadístico realizado con programa SPSS, versión 17.0. Resultados: Edad media al diagnóstico 8,2±4,6 y al paso a adultos 19,3±2,1 años. Evolución media de DM1 en pediatría, adultos y global de 11,1±5,3, 4,1±2,6 y 15,2±5,8 años, respectivamente. El 93% de los pacientes eran seguidos en la sanidad pública y el 84% en UDA, con un 6% sin seguimiento médico. Entre los adultos, el 28% no sabían si tenían o no complicaciones y el 6% desconocían el valor de su última HbA1c. El control metabólico globalmente empeoró (HbA1c +0,18±0,8%), empeorando su HbA1c un 50% de los pacientes tras su paso a la UDA. No encontramos correlación entre el tiempo de evolución de enfermedad y el valor de HbA1c en ninguno de los seguimientos. El grado de satisfacción bueno o muy bueno fue referido por el 96% de los pacientes respecto a la UDP y por el 60% respecto a la UDA. Conclusiones: Parece necesaria una mejor planificación de la transición de los pacientes pediátricos con DM1 a las unidades de adultos para evitar el empeoramiento del control y/o su pérdida.
MP1/d2-019
ALTERACIONES HIDROCARBONADAS EN PACIENTES PEDIÁTRICOS CON FIBROSIS QUÍSTICA. A.M. Prado Carro, L. Suárez Ortega, R. Cardona Hernández, M. Ramón Krauel. Hospital Sant Joan de Déu. Sección de Endocrinología. Unidad de Diabetes, Barcelona. Introducción: La diabetes relacionada con la fibrosis quística (DRFQ) es la comorbilidad más común en sujetos con fibrosis quística (FQ), sin embargo es parte de un espectro de alteraciones hidrocarbonadas (AH). Materiales y métodos / objetivos: Estudio transversal descriptivo cuyo objetivo es conocer la presencia de alteraciones hidrocarbonadas en pacientes con fibrosis quística mediante el test de tolerancia oral a la glucosa (TTOG) en sujetos > 10 años controlados en nuestro hospital. Según el TTOG los sujetos son clasificados acorde al consenso de la ADA 2010. Resultados: De 14 sujetos con FQ > 10 años se realiza TTOG a 12 sujetos (2 sujetos contaban con diagnóstico previo de DRFQ). Sexo masculino 7/12; edad media 12,9 años (10 – 17,9). La edad del diagnóstico de FQ era 0.34 ± 0.38 años y tiempo de evolución en el momento de realización del TTOG era 12,0 ± 2,1 años. Los resultados del TTOG se muestran en la tabla adjunta. Según el tipo de alteración: 3 DRFQ (2 diagnóstico previo), 3 Intolerancias a los hidratos de carbono y 4 con glucemia indeterminada (pico de glucemia superior a 200 mg/dl en algún momento del test, con determinación a los 120 minutos inferior a 140 mg/dl). En sólo 4 sujetos el TTOG resultó normal. Conclusiones: Los resultados de nuestro trabajo en la línea de otros grupos de investigación sugieren iniciar el despistaje a edades inferiores a 10 años para obtener un diagnóstico precoz e iniciar un tratamiento adecuado lo antes posible que evite el deterioro de la función pulmonar y/o estado nutricional.
MP1/d2-020
EVALUACIÓN DE LOS NIÑOS TRATADOS EN NUESTRO MEDIO CON INFUSIÓN SUBCUTÁNEA CONTÍNUA DE INSULINA (ISCI). J. González de Buitrago Amigo1, J.J. Tejado Balsera2, A. Izquierdo Martín1, N. Fuentes Bolaños2, M. Núñez Estévez2, F. Javier Arroyo Díez2. (1) Hospital San Pedro de Alcántara, Cáceres. (2) Hospital Universitario Materno-Infantil y Perpetuo Socorro. Badajoz. Introducción: El tratamiento con ISCI en edad pediátrica parece ser una buena alternativa a las múltiples dosis de insulina (MDI) en la diabetes mellitus tipo 1 (DM1). Objetivos: * Valorar eficacia del tratamiento con ISCI en nuestra población. * Analizar aspectos epidemiológicos, indicaciones y complicaciones. Pacientes y métodos: Estudio retrospectivo de 44 niños con inicio de ISCI en los últimos 3 años en las Unidades Pediátricas de Diabetes de Cáceres y Badajoz. Analizamos HbA1c, dosis de insulina en pre/postinicio de ISCI, indicaciones y complicaciones. Estudio estadístico realizado con el programa SPSS.19. Consideramos diferencias significativas de HbA1c > ±0,5%. Resultados: De 283 pacientes con DM1 en seguimiento, se instauró tratamiento con ISCI en 44, con un rango de edad de 1,08-16,1 y tiempo medio de evolución de la enfermedad de 3,83 años. Las indicaciones fueron hipoglucemias frecuentes en 36 pacientes (81,8%), inestabilidad glucémica en 25 (56,8%), bajas necesidades de insulina en 7 (15,9%), mal control metabólico en 5 (11,4%), necesidad de flexibilizar horarios en 6 (13,6%) y fenómeno del alba en 3 (6,8%). La HbA1c media previa fue de 7,08 %, 7,03% al año de ISCI, 6,98% a los 2 años y 6,96% a los 3 años, sin encontrarse diferencias significativas, aunque sí mejoró la HbA1c en 3 de 5 pacientes en que se indicó por mal control metabólico. La dosis de insulina previa fue de 0,89 ± 0,19 UI/ kg/día y de 0,78 ± 0,17 al año de tratamiento, sin diferencia significativa. En todos los casos, salvo uno, se mantuvo la terapia con bomba, expresando las familias mejoría en la calidad de vida. Registramos complicaciones importantes en 3 pacientes (2 cetoacidosis y 1 hiperglucemia no corregible). Conclusiones : 1. El tratamiento con ISCI demuestra en nuestro estudio ser igual de efectivo en el tratamiento con MDI en términos de HbA1c, aunque ésta no debería ser la única referencia para valorar la eficacia de la bomba en el tratamiento de la diabetes en niños. 2. Resulta relevante la mejoría en la calidad de vida referida por pacientes y padres. 3. Consideramos necesarios nuevos estudios valorando otros parámetros de control matabólico como variabilidad glucémica. |
| References |