| Rev Esp Endocrinol Pediatr 2013;4 Suppl(1):175-194 | Doi. 10.3266/RevEspEndocrinolPediatr.pre2013.Apr.187 |
| Diabetes |
| Sent for review: 11 Apr. 2013 | Accepted: 11 Apr. 2013 | Published: 2 May. 2013 |
| Congreso SEEP |
| Correspondence:Congreso SEEP E-mail: seep@seep.es |
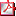 Tabla - P1/d3-047 Tabla - P1/d3-047 |
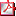 Tabla - P1/d3-063 Tabla - P1/d3-063 |
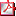 Tabla - P1/d3-071 Tabla - P1/d3-071 |
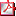 Figura - P1/d3-066 Figura - P1/d3-066 |
|
|
P1/d3-041 EFECTO DE LA CAMPAÑA DE CONCIENCIACIÓN Y DEL FLUJO MIGRATORIO INFANTIL EN LA PREVALENCIA DE CETOACIDOSIS DIABÉTICA (CAD) I. Díez López, A. Sarasua Miranda, I. Lorente Blázquez, G. Mestraitua Aurrekoetexa, A. Bosque Zabala HUA - sede Txagorritxu - Servicio de Pediatría. Sección de Endocrinología Infantil, Vitoria/Álava Introducción: En los últimos 10 años la incidencia de DM ha aumentado. El estudio de prevalencia de Oyarzabal (estudio retrospectivo 2004-08) demostró una prevalencia hasta 5 veces mayor. Estos datos pusieron en marcha campañas de concienciación de la CAD. Los últimos 5 años ha aumentado la población infantil proveniente de otros países con una menor conciencia del problema y cultura sanitaria. Objetivo: Valorar los cambios acontecidos en la epidemiología al debut de los niños afectos de DM1 en nuestro medio en los últimos 10 años. Métodos: Se estudian los ingresos por debut DM1 desde Julio de 2.002 a Julio de 2.012. El estudio estadístico SPSS Statistics 19, intervalo de confianza 95% test ANOVA para grupos apareados y chi2 para n<30. Se valoró: sexo, edad al debut, criterios de CAD y procedencia geográfica. Se agruparon los quinquenios 2.002-2.007/2.008-2.012 (campaña CAD). Resultados: 93 de menores de 14 años debutaron. Incidencia media 1/3.952 niños/año. 49% niños (46/93) y un 48% cumplieron criterios de CAD (45/93). Predominó rango de edad entre 3-10a (42%), seguido de adolescentes (31%) y pre-escolares (23%). Solo el 9% (8/93) fueron extranjeros. Si se diferencia por quinquenios la prevalencia asciende de 1/5.820 niños/año a 1/3.472 niños/año (p:0.002), la incidencia de CAD pasa del 65 al 35% (p:0.001), el rango de edad puberal desciende del 40 al 24% (p:0.01) y asciende el rango de edad de pre-escolar del 12 al 32% (p:0.005), los 8 niños extranjeros están en 2º quinquenio. Así además se considera nacionalidad, en el grupo de niños españoles la CAD pasa del 65% a tan solo el 15% en ambos quinquenios, mientras que el 100% de los niños extranjeros debutaron en CAD. Conclusión: La incidencia de DM tipo1 se ha visto incrementada en nuestro medio junto a la llegada de niños de otras nacionalidades. La edad al debut ha variado hacia el pre-escolar/lactante, colectivo de más riesgo. Las campañas de sensibilización han contribuyendo a un diagnostico más precoz y sin CAD; pero el colectivo de niños inmigrantes sigue siendo, por sus peculiaridades sociales, el más frágil es este aspecto y el de mayor riesgo de debutar con CAD severa.
P1/d3-042
GLUCOSURIA RENAL AISLADA: MARCADOR PRECOZ DE DIABETES MELLITUS TIPO I AUTOINMUNE O. Patiño Hernández, C. Bezanilla López H.U.Fundación Alcorcón, Madrid Introducción: La DM tipo I es una patología consecuente de la destrucción de las células beta del páncreas. La ADA diferencia dos grupos: paciente con presencia de autoinmunidad e insulinitis, y aquellos con carencia intensa de insulina sin autoinmunidad. La alteración de la glucemia se presenta cuando se ha destruido aproximadamente el 80% de las células beta. El estudio de diabetes debe realizarse ante la aparición de síntomas cardinales, siendo el primero la poliuria debida a la glucosuria. La presencia de anticuerpos circulantes no condiciona la aparición de diabetes, pero la presencia de más de un tipo de anticuerpos, principalmente los GAD aumenta su especificidad. Caso clínico: Niña de 6 años y 8 meses derivada por glucosuria sin hiperglucemia en el contexto de una cistitis. Ausencia de síntomas cardinales salvo polidipsia desde siempre. Sin antecedentes personales ni familiares de interés. Analítica sanguínea: Glucemia 70 mg/dL, Insulina 6,07mUI/mL, Péptido C 0,67ng/mL, HbA1c 5,4%, Ac. AntiGAD 1,62U/mL, Ac. Antiinsulina 8,96; Ac anticélula beta <0,5. Sin glucosuria, función renal normal. Perfiles glucémicos normales. Se realiza SOG obteniendo resultado a los 120 min de 200 mg/dL. Seguida en consulta bimensualmente con los parámetros previos, apareciendo a los 6 meses: HbA1c (5,4%), Ac. AntiGAD 5,89U/mL, Ac. Antiinsulina 6,18; Ac anticélula beta <0,5; Insulina 6,65mUI/ mL, Péptido C 0,67 y con glucosuria intermitente. Iniciando la presencia de una cifra de AGA y ATG. A los 8 meses: HbA1c (6,1%),continuando cifras aisladas de AGA y ATG. Un año tras el inicio del seguimiento presenta: HbA1c (7,5%), cifras de glucemia capilar compatibles con diabetes los 15 días previos e inicio de nicturia. Se inicia en ese momento tratamiento insulínico con insulina total 2 UI diarias. Conclusión: Ante la presencia de glucosuria es necesario realizar un estudio inicial de diabetes autoinmune y un seguimiento estrecho. La determinación de más de un tipo de autoanticuerpos circulantes aumenta la especificidad en el diagnóstico del estado de prediabetes. El diagnóstico precoz de los pacientes en riesgo de desarrollar una DMtipo I nos permitiría considerar el inicio de terapéutica preventiva, y conseguir con ello la teórica prevención de la destrucción de las células beta.
P1/d3-043
DIABETES TIPO 1, REVISIÓN DE 10 AÑOS DE DEBUTS EN UN HOSPITAL TERCIARIO (2003-2012). INCIDENCIA EN NUESTRAS ÁREAS DE REFERENCIA. A. Escribano Muñoz, JM. Martos Tello, D. Calvo Martínez, A. Gutiérrez Macías, MD. Rosique Conesa Hospital Universitario Virgen de la Arrixaca. Servicio de Pediatría. Sección de Endocrinología Pediátrica., El Palmar/Murcia Introducción: Realizamos esta revisión con un objetivo doble: conocer las características del debut de diabetes tipo 1 en nuestro hospital, que atiende a más de la mitad de los 194.539 niños menores de 11 años de nuestra comunidad, y aproximar cifras de incidencia en nuestra población de referencia y sus variaciones en estos 10 años. Material y métodos: Estudio retrospectivo de los pacientes que debutaron en nuestro hospital entre el 1-1-2003 y 31-12- 2012. Datos de los casos recogidos del registro de diabetes tipo 1 de nuestra sección. Para los cálcu-los de incidencia se han añadido los pacientes diagnosticados en la clínica privada que comparte nuestras áreas de referencia y se han excluido aquellos que ingresaron en nuestro hospital sin pertenecer a dichas áreas y un paciente de más de 11 años que ingresó en 2003. Datos poblacionales del Centro Regional de Estadística de Murcia. Resultados: En estos 10 años han debutado en nuestro hospital 232 pacientes: 121 niños (52.2%) y 111 niñas (47.8%), la edad media al diagnóstico es de 5.4 años (8 meses-11 años 6 meses) y la HbA1c 11.5% (6.3-17.3). El 36.2% debutaron con cetoacidosis (31.2% si excluimos los derivados desde otras áreas). De los 242 pacientes totales, 72 se diagnosticaron en otoño (29.7%) siendo octubre y marzo los meses con mayor número de debuts. Coincidiendo con los estudios publicados, la mayor incidencia la encontramos en el grupo de 5-9 años con un pico de 49,54/100000 en 2007. La incidencia en menores de 11 años alcanzó 30,14/100.000 hab/año en 2008, y los últimos años se mantiene en valores >20. Conclusiones: Nuestras tasas de incidencia son altas, y dado que en nuestro hospital sólo ingresan menores de 11 años, sospechamos que la incidencia en nuestra comunidad entre los menores de 15 años es elevada, similar a la publicada en otras comunidades españolas los últimos años. La variación estacional en los debuts no es tan marcada, probablemente porque la variación anual de temperaturas en nuestra región tampoco lo es. Llama la atención el descenso del número de debuts en los años 2009-2010, coincidiendo con la epidemia mundial de gripe A.
P1/d3-044
UTILIDAD DEL CATÉTER SUBCUTÁNEO (INSUFLON) EN NIÑOS CON DIABETES TIPO 1 C. Freijó Martin, M.l. Bertholt, J Domínguez Carral, I. Palenzuela Revuelta, A. Rebollo Rebollo Hospital Universitario Marqués de Valdecilla, Santander El tratamiento del niño diabético se realiza con múltiples dosis subcutáneas de insulina. Esto en ocasiones representa un gran problema sobre todo para niños más pequeños. Con el uso del catéter subcutáneo insuflon* se evitan las inyecciones de insulina ultrarrápida mejorando el control de la diabetes y la calidad de vida del niño y de los padres. Objetivo: Estudiar el uso del insuflon* (IF) para inyecciones de insulina ultrarrápida, valorando el estado de satisfacción, el control de la HBA1c y variaciones en las dosis de insulina. Método: 11 pacientes accedieron al estudio, se valoró la edad, sexo, la HBA1c, dosis de insulina antes del IF y a los 3 ó 6, estado de satisfacción, uso de bolos extra cuando se detectaba una hiperglucemia importante fuera de las comidas. Todos los pacientes recibían una dosis de insulina glargina mañana, mediodía o noche y 3 ó 4 dosis de insulina glulisina, aspartica o lispro. Además se les indicaba el uso de una pomada anestésica (Emla®) en la zona de punción del catéter 15 minutos antes. El análisis estadístico se realizó mediate el SPSS.15 Resultados: De los 11 pacientes 7 mujeres (64%), edad media 7.5 (4.2-12.3),media de HBA1c antes del IF 8.1 (6.8- 10.3) media HBA1c posterior al IF 7.3 ( 6.2-7.9), la dosis media de insulina previa en U/kg/día 0.63 (0.4-1) y la posterior 0.7 (0.55-1), existiendo una diferencia estadísticamente significativa (P<0.05) en ambos parámetros. El nivel de satisfacción con el uso del catéter fue excelente en 9 (82%), malo en 1 (9%) por aparición de reacción cutánea que obligó a suspenderlo y en 1 (9%) lo consideraron como aceptable. En un 64 % asociaron bolos extras para corregir las hiperglucemias al no tener que pinchar de nuevo al niño. El motivo para el uso del IF fue en 6 (54.5%) evitar pinchazos, 1 (9%) para mejor control y 4 (36.5%) por ambos. Conclusiones: El uso del catéter subcutáneo (IF) puede ayudar a mejorar el control de la diabetes y la actitud de la familia y el niño al disminuir el número de inyecciones, aumentando moderadamente la dosis de insulina.
P1/d3-045
DIABETES ESTEROIDEA EN LA INFANCIA: UN DIAGNÓSTICO A CONFIRMAR CON LA EVOLUCIÓN. F. Camacho, A.C. García-Martínez, T. Gallegos, M. González Fernández-Palacios, M.D. Palomar, E. García-García Hospital Virgen del Rocío / Endocrinología Pediátrica Introducción: En pediatría la forma más frecuente de diabetes es la tipo 1, pero también se han descrito formas secundarias a fármacos, entre ellos los corticoides, empleados en la infancia de forma prolongada y a altas dosis en muchas enfermedades, tales como el síndrome nefrótico. Se han publicado algunos pacientes que asocian este síndrome con la diabetes tipo 1, en algunos casos diagnosticándose concomitántemente. Caso presentado: Mujer de 5,5 años, sin antecedentes de interés, que consulta por poliuria, polidipsia y pérdida de 3 kg de peso tres semanas después de iniciar tratamiento con prednisona (60 mg/m2) tras diagnosticarse de síndrome nefrótico. Presentaba glucemia 770 mg/dl, equilibrio ácido base normal y cetonuria negativa. En el estudio de autoinmunidad se detectan anticuerpos anti-GAD y anti IA2 positivos. Se trató con insulina que fue suspendida a la vez que los corticoides, quedando normoglucémica durante 5 meses. Tras un segundo brote con necesidad de corticoides se reinstauró la insulina, sin poder suspenderse posteriormente. Conclusiones: La hiperglucemia elevada sin cetonuria ni acidosis presentada al iniciar tratamiento con altas dosis de corticoides y reversible tras su suspensión define la diabetes esteroidea. Sin embargo, la presencia de autoinmunidad pancreática y, sobre todo, la evolución, sugieren el diagnóstico de diabetes tipo 1, mucho más frecuente en los niños. El diagnóstico de diabetes esteroidea en edades prepuberales requiere un largo seguimiento evolutivo para ser confirmado.
P1/d3-046
ESTUDIO DE MICROBIOTA INTESTINAL EN NIÑOS CON DIABETES MELLITUS TIPO 1 I. Leiva Gea(1), J.P. López Siguero(1), M.J. Martínez Aedo(1), I. Queipo Ortuño(1), F. Soriguer Escofet(2), A. Urda Cardona(1) (1) Hospital Materno Infantil Carlos Haya, Malaga; (2) Hospital Civil (Malaga) Material y métodos: El estudio incluye 8 niños de raza caucásica con DM1 con 6.83 ± 0.6 años de edad y 8 niños sanos de raza caucásica con 7.29 ± 0.89 años de edad. Los niños diabéticos fueron tratados y monitorizados acorde a protocolos médicos estandarizados, todos ellos se encontraban en tratamiento intensivo de insulinoterapia a través de infusión continua de insulina (ISCI). Se excluyeron aquellos pacientes afectos de otras enfermedades. Los sujetos del estudio no recibieron tratamiento antibiótico, probióticos, prebióticos o cualquier otro tratamiento médico que pudiera influir en la microbiota intestinal en los últimos 3 meses antes del inicio del estudio. Hemos estudiado la composición de la microbiota fecal entre sujetos sanos y sujetos con DM1a través de perfil molecular DGGE, análisis de clusters mediante dendograma filogenético UPGMA, secuenciación y análisis qPCR real time. La DGGE es considerada una herramienta semicuantitativa para monitorización de dinámica de las especies bacterianas predominantes de la microbiota fecal, el análisis adicional con qPCR real time fue realizado para obtener una estimación cuantitativa de los cambios encontrados en la microbiota intestinal entre ambos grupos. Resultados: En niños con DM1, encontramos un aumento en la frecuencia de Bacteroides, Clostridium, Veillonella, Bacillus y Eggerthella asi como una desaparición de Prevotella y Bifidobacterium comparado con niños sanos. Estos resultados sugieren que los géneros de microbiota dominante son diferentes en niños con DM1 comparados con niños sanos. La microbiota intestinal en niños diabéticos fue menos diversa que la microbiota intestinal en niños sanos. Diferencias significativas entre diabéticos y sanos en número de Bifidobacteria, Lactobacillus y Clostridium y ratio Firmicutes/Bacteroidetes. Ademas la cantidad de bacterias productoras de ácido láctico, productoras de butiratao y bacterias degradadoras de mucina, esenciales para mantener la integridad intestinal, fueron significativamente más bajas en diabéticos que en niños sanos. Estas diferencias bacterianas podrían ser responsables de la alteración de la permeabilidad intestinal previamente descrita en sujetos con DM1. Estos hallazgos podrían ser útiles para desarrollar estrategias de control de desarrollo de DM1 a través de la modificación de la microbiota intestinal.
P1/d3-047
ESTUDIO EPIDEMIOLÓGICO DEL INICIO DE DIABETES MELLITUS TIPO 1 EN NUESTRA ÁREA SANITARIA. S. Pereiro Fernández, J.L. Chamorro Martín, C.L. Rey Cordo, L. Caride López, D. González Lestón, J.R. Fernández Lorenzo Complejo Hospitalario Universitario de Vigo/ Servicio de Pediatría, Vigo/ Pontevedra Introducción y objetivos: En los últimos años se ha observado un aumento de la incidencia de diabetes mellitus tipo 1 a nivel mundial. El objetivo de nuestro estudio es definir las características clínico-analíticas y epidemiológicas al debut y conocer la evolución de los pacientes diagnosticados de DM1 en nuestra área sanitaria. Métodos: Estudio observacional retrospectivo de seguimiento longitudinal de los pacientes diagnosticados de inicio de DM1 en nuestro centro entre el 1 de enero de 2001 y el 31 de diciembre de 2011. Resultados: Se han incluido en nuestro estudio 118 pacientes. La incidencia anual de DM1 se estimó en 14.7/100.000 menores de 15 años. El 57.6% fueron varones. La media de edad al diagnóstico fue de 7.78+/- 3.95 años. Un 11.9% de los pacientes tenía antecedentes familiares de DM1 y un 40.7% de DM2. Los síntomas más frecuentes fueron la poliuria y la polidipsia. La media de días hasta el diagnóstico fue de 19.60 +/- 15.78 días. Se ha encontrado una relación estadísticamente significativa entre las cifras de HbA1c y pH y el tiempo de evolución. Un total de 52 pacientes presentaba cetoacidosis. Se ha encontrado una relación estadísticamente significativa entre la presencia de anticuerpos antiinsulina y la edad al diagnóstico, así como entre la presencia de estos anticuerpos y el debut con cetoacidosis. Se realizó el seguimiento de los pacientes a través de las medias de HbA1c a los 6 meses, al año, dos y cinco años del diagnóstico, observándose cifras <8%, siendo ligeramente superiores en el grupo de 10 a 14 años. Se ha observado una relación estadísticamente significativa entre la HbA1c a los 6 meses y a los 2 años del diagnóstico y las desviaciones estándar de la talla y peso para la población de referencia respectivamente. Conclusiones: La incidencia de DM1 en nuestra área es similar a la de otras publicaciones. En la evolución de nuestros pacientes, se pone de manifiesto un buen control metabólico y la necesidad de un apoyo específico en los adolescentes. Se ha observado una relación entre la presencia de anticuerpos antiinsulina y el inicio de la enfermedad en edades inferiores.
P1/d3-048
USO DE INSULINAS NO COMERCIALIZADAS EN ESPAÑA EN DIABETES MELLITUS INFANTIL. MEJORA DE LA CALIDAD DE VIDA VS DISPONIBILIDAD DEL MERCADO FARMACÉUTICO I. Díez López(1), A. Sarasua Miranda(1), I. Lorente Blázquez(1), A. Cristina Mínguez(2), Carlos Martínez(2) (1) Sección Endocrinología Infantil, Servicio de Pediatría. Hospital Universitario de Álava. Sede Txagorritxu. Vitoria., Vitoria/Álava; (2) Servicio de Farmacia. Hospital Universitario de Álava. Sede Txagorritxu. Vitoria Introducción: Son varios los fármacos y formulaciones galénicas no comercializadas por diferentes motivos en nuestro país. Al algunas ocasiones se deben a requerimientos de mercado, otras económicas y en otras por la prevalencia de la enfermedad. Al igual que ocurren en los llamados tratamientos huérfanos, la Diabetes Mellitus(DM )infantil puede verse privada de uso de formulaciones galénicas o presentaciones, debido a su menor prevalencia numérica frente a la masa de pacientes adultos afectos de DMtipo2 y sus requerimientos. Uno de los problemas a los que se enfrentan los niños más pequeños con DM1 es su gran sensibilidad, que junto a la falta de diluyentes eficaces obliga al uso de jeringuillas de 30 UI y viales (solución incomoda y estresante para los padres) o el uso de ISCI (solución más cara y menos accesible). Desde hace varios años existen dispositivos que permiten la administración en bolígrafo de insulina rápida de 0.5UI, actualmente no comercializados en España, los cuales han mejorado en los últimos años su fiabilidad Objetivo: Evaluar el impacto por 1º vez en España del uso de un dispositivo no comercializado de 0.5/0.5UI en niños pequeños con DM1 Métodos: Niños DM1 de más de 2 años con al menos 6 meses de evolución desde debut. Edad>2a. Índice de sensibilidad >150 mg/dl/UI. Deseo de los padres de no usar jeringuillas. Rechazo de dispositivos tipo Insuflow®. No posibilidad ISCI. Uso de insulina aspártico (Codigo autorización Ministerio Farmaco Extranjero 011813) mediante NOVO RAPID PENFILL CARTUCHOS®. Estudio comparativo. IBM SPSS Stastistics 19.0., muestras pareadas no paramétrico n<30. Encuesta Cuestionario de Salud SF- 36 (español y resumido). Resultados: 8 niños (4♂), edad media 3.8 a[2.5-5.3]. Previo: HbA1c (DCA): 7.4%[6.4-8.2], Glucosa preprandial 118 mg/dl[65-185], Glucosa postpandrial 168 mg/ dl[105-195], necesidades: 0.68 UI/kg/día[0.45- 0.88], sensibilidad 168 mgr/dl/UI [135-280] y Encuesta 7.2 puntos [6-8]. Tras 3 meses de uso: HbA1c (DCA): 7.5% [6.8-7.9]p:0.68, necesidades: 0.85 UI/ kg/día[0.77-1.05] diferencias p:0.01 IC95%[0.12- 0.34], sensibilidad 148 mgr/dl/UI [125-205] p:0.001, y Enc 8.1 puntos [7-9]. Conclusión: La mejora de calidad de vida percibida por los padres junto al bajo coste de la medida define el potencial de esta forma galénica como transición hacia dispositivos tipo adulto.
P1/d3-049
SINDROME NEFRÓTICO IDIOPÁTICO Y DIABETES MELLITUS TIPO 1 EN LA EDAD PEDIÁTRICA: UNA ASOCIACIÓN INFRECUENTE M. Doyle Sánchez, M.Ll. González Castillo, C. Sánchez González, R. Ruíz Cano Complejo Hospitalario Universitario De Albacete, Albacete Introducción: La asociación de diabetes mellitus (DM) y síndrome nefrótico (SN) no relacionado con nefropatía diabética es muy rara (1/3.000.000). Es una asociación escasamente citada en la literatura, siendo sólo dos los casos en que la patología renal precede al desarrollo de DM. Caso clínico: Niño de 10 años diagnosticado de SN idiopático sensible a corticoides con recaídas infrecuentes a los 3 años. Antecedentes familiares: Madre DMID. No antecedentes familiares de enfermedad renal. Evolución: 6 años: en el contexto de recaída nefrótica en tratamiento con prednisona, presenta clínica de poliuria/polidipsia, glucemia capilar en ayunas de 240 mg/dl, Hb A1c 6,5%, glucosuria y cetonuria sin acidosis. El paciente precisa insulinoterapia durante una semana. Se inicia pauta de reducción de esteroides y se asocia ciclofosfamida 2 mg/kg/ día durante un mes y medio no objetivándose recaídas posteriores. Mantiene un aceptable control glucémico sin insulina, aunque persisten cifras postprandiales elevadas (190 mg/dl) a pesar de haber suspendido el tratamiento con esteroides, por lo que se amplía el estudio obteniendo valores en rango normal de C3, C4, ANA, anticuerpos antiendomisio, anti- GAD y antinsulina, péptido C, ICA, C1q, C1 inhibidor esterasa. Estudio genético MODY 2 y 3 negativo. Estudio genético: HLA DRB103 (asocia DM), HLA B44 (asocia SN) y HLA A 24 (asocia ambos). 8 años: clínica cardinal de diabetes y HbAc1 9, 7% por lo que se inicia tratamiento domiciliario con análogos de insulina con buenos controles glucémicos. Se obtienen valores de péptido C bajo, anti GAD negativo y estudio para MODY 5 negativo. Se repite estudio de autoanticuerpos anti- IA2, anti GAD y anti insulina (IAA) siendo positivos. Se amplía estudio a los progenitores siendo los anti GAD positivos en la madre. Discusión: La diabetes inducida por esteroides, rara en pacientes pediátricos sin predisposición genética, es transitoria y no suele asociar cetonuria ni acidosis. El efecto de la ciclofosfamida prolonga la fase de “luna de miel” de la DM. Debemos sospechar MODY 5 y 3 en aquellos pacientes con clínica cardinal, autoanticuerpos negativos y afectación renal. La aparición reciente de proteinuria, no es indicativo de nefropatía DM.
P1/d3-050
CAMBIO DE DIAGNÓSTICO DEL TIPO DE DIABETES A PARTIR DEL DEBUT DIABÉTICO DE SU HIJA. M.V. Borrás Pérez(1), R. Martinez Salazar(2), I. Hernández Monleon(1), M. Català Puigbó(1), L. A. Castaño González(2) (1) Hospital General Granollers, Granollers, Barcelona; (2) Hospital de Cruces, Bilbao Introducción: El diagnóstico de diabetes (DM) monogénicas originadas por defectos genéticos de la célula beta debe ser considerado en cualquier paciente con DM antes de los seis meses, diabetes familiar, DM1 o DM2 con datos no concordantes y ante diversos síndromes asociados con DM. Se presenta un caso de DM neonatal que motivó la revisión del tipo de DM del padre, diagnosticado previamente en el servicio de pediatría. Caso clínico: Lactante niña de 7 meses. Sus padres consultan en urgencias al detectar hiperglucemia en muestra capilar realizada al observar durante los días previos decaimiento, avidez por los líquidos y mayor diuresis. Antecedentes: 1er embarazo 40 semanas. PN: 2.820 gr. (P10).Talla: 48.5 cm (P25-50), PC: 34 cm (P50). Desarrollo correcto. Padres jóvenes no consanguíneos. Abuelo paterno DM 2. Padre, 30 años con DM insulino dependiente desde los 5 meses, CAD al diagnóstico. Buen control metabólico sin complicaciones. Ex. física: BEG, Bien nutrida e hidratada. Peso: 7 kg (P25). Talla: 65 cm (P25). Analítica en urgencias: Glucemia 600 mg %. No cetonuria. Ionograma normal. Ph: 7,35; Bicarbonato: 30 mm/L. Tratamiento con insulina ev las primeras 12 horas y posteriormente análogos de insulina rápida y basal. Exploraciones complementarias: Péptido C: 1,3 ng/ ml (0,9-7,1), HbAIC: 8,9% (3.5 -4.8). Autoanticuerpos Anti-GAD, Anti-IA2A: negativos. Análisis genético: Mutación del exón 3 p leu 105 pro, c 314 t>c del gen de la insulina. Cambio en heterozigosis de la timina por citosina, no descrito en la literatura. El padre presenta la misma mutación. Comentarios: Muchos pacientes con DM monogénicas están inicialmente mal diagnosticados como DM1 o DM2. Hay que hacer una correcta selección entre los pacientes y sospechar la entidad ante: DM en los seis primeros meses de la vida, DM con clara herencia familiar, DM sin autoanticuerpos positivos, DM con persistencia del péptido C después de tres años del diagnóstico. El diagnóstico definitivo se realiza mediante el estudio del ADN para la búsqueda de las mutaciones. Hay que restringirlo a pacientes bien estudiados y con un alto grado de sospecha clínica.
P1/d3-051
DEBUT DIABÉTICO EN ESCOLAR CON HIPERGLUCEMIAS DE REPETICIÓN, AUTOINMUNIDAD PANCREÁTICA POSITIVA Y GENÉTICA DE RIESGO A.D. Alcalde de Alvare, J. Yebra Yebra, M. Magdalena Hawkins Solis, A. Tagarro García, J. Rizo Pascual, A. Cañete Díaz Hospital Infanta Sofía, San Sebastian de los Reyes, Madrid En el momento del diagnóstico la Diabetes Mellitus tipo I suele presentarse de tres formas: típica (hiperglucemia y síntomas cardinales), cetoacidótica grave, o casualmente cómo una hiperglucemia moderada asintomática. Otras formas son excepcionales. Presentamos una paciente de siete años y 5 meses, con antecedentes de asma bronquial, seguida en consultas de Endocrinología Pediátrica por hiperglucemias en el contexto de administración de corticoticoides, que ingresa en planta de pediatría por debut diabético. Doce meses antes del debut ingresa por neumonía con derrame, evidenciándose hiperglucemia de 400 mg/dl, glucosuria (sin cetonuria) tras la administración de corticoides i.v. Precisa insulinoterapia (con aportes máximos a 0.86UIKg/día) durante 5 días. Al alta mantiene glucemias prepandriales normales persistiendo las postpandriales en torno a 230-240 mg/dl, por lo que se indican controles en domicilio. Se revisa una semana después en consultas de pediatría, permaneciendo asintomática y con controles normalizados. Se realiza estudio ambulatorio dónde presenta HLA DR3 positivo, insulina y péptido C normales, HbA1c 5.4% (NGSP), antiGAD (2000.00 U/ml) y antiislotes pancreáticos, antitransglutaminasa y antiendomisio, positivos y anticuerpos antiinsulina negativos, con sobrecarga oral de glucosa normal. Reingresa a los 7 años y un mes por broncoespasmo moderado en el que vuelve a precisar corticoterapia oral, detectándose nueva hiperglucemia de 400mg/dl, con glucosuria y sin cetonuria. Se suspende el tratamiento corticoideo y se inicia insulinoterapia s.c (aportes máximos de 0.75UI/kg/día) durante 3 días, con normalización de controles glucémicos posteriores. Reingresa en Pediatría cuatro meses más tarde refiriendo enuresis nocturna y polidipsia de tres días de evolución detectándose, en domicilio, glucemia capilar de 500 mg/dl. Sin otros síntomas cardinales, ni procesos intercurrentes, ni tratamientos farmacológicos concomitantes. Presenta pH venoso normal, glucemia venosa 511 mg/dl, glucosuria sin cetonuria, cetonemia 0.2 mmol/L, iones y creatinina normales, glicohemoglobina 8.5%, anticuerpos antimicrosomales positivos, función tiroidea normal, edad ósea acorde con la cronológica y fondo de ojo normal. Nuevo estudio de autoinmunidad pancreática y ac. anti-transglutaminasa tisular continúan siendo positivos. El seguimiento y estudio ambulatorio de los cuadros de hiperglucemia puede ayudar, en algunos casos, a la detección temprana del debut diabético y a la prevención de las complicaciones al diagnóstico.
P1/d3-052
EPIDEMIOLOGÍA DE LA DIABETES MELLITUS TIPO 1 EN LA POBLACIÓN PEDIÁTRICA DE BADAJOZ (1996-2011) N.A. Fuentes Bolaños(1), F.J. Arroyo Díez(1), A. Rodríguez González(2), J.J. Tejado Balsera(1), J.P. López Siguero(3), M. Núñez Estévez(1) (1) Servicio de Pediatría. Hospital Materno Infantil. Complejo Hospitalario Infanta Cristina. Badajoz; (2) Atención Primaria. Valladolid.; (3) Servicio de Pediatría. Hospital Carlos Haya. Málaga Los estudios europeos sobre la incidencia de Diabetes Mellitus tipo 1 (DM1) demuestran gran variabilidad, con un preocupante aumento en los últimas décadas. Apuntan también, la necesidad de hacer estudios estandarizados, que sigan las mismas directrices, a fin de ser comparables. Nuestro objetivo es conocer la incidencia de DM1 en la población pediátrica de Badajoz y definir sus características clínico-epidemiológicas. Método: Estudio retrospectivo del debut diabético en la provincia de Badajoz entre 1996 y 2011 en menores de 14 años. Las variables analizadas fueron: edad, sexo, año del debut, categoría poblacional, antecedentes familiares de DM1, forma de debut y valor de HbA1C. Cálculo de exhaustividad por método captura-recaptura. Análisis: SPSS versión17. Resultados: debutaron 379 pacientes. Con una exhaustividad del 98,9%, la incidencia estandarizada fue de 21casos/100.000 menores de 14 años, (23,6casos/100.000 mujeres y 18,6casos/100.000 hombres (p=0,027)). No existió variación significativa de la incidencia estandarizada en los 16 años analizados. La edad media al diagnóstico fue de 7,5 años (3,6). La incidencia mayor se observó en el grupo de 5-9 años (24 casos/100.000) aunque no es significativo. En primavera se detectó la mayor agrupación de casos: 31%. El 59,1% de los niños residían en medio rural. El 28,8% tuvo antecedentes familiares de DM1. La cetoacidosis como forma de comienzo estuvo presente en el 21% de los casos (25% en menores de 4 años). Su proporción se mantuvo estable a lo largo de los años, salvo en el periodo de 2000 a 2003 (12%). La media de Hb1Ac fue de 9,8% (3,05DS), 10,5% en el grupo de 10 a 14 años (p = 0,03) y sin diferencias entre sexos. Conclusiones: - La incidencia de DM1 en Badajoz es de 21 casos/100.000 menores de 14 años, siendo mayor en mujeres que en hombres, sin diferencias en relación con la edad ni con el año de diagnóstico. - Uno de cada 5 casos de debut diabético en Badajoz, se presenta como cetoacidosis, sin diferencias entre edades ni sexo. - El valor medio de Hb1AC al diagnóstico fue de 9,8%, más elevada en el grupo de 10 a 14 años y sin diferencias entre sexos.
P1/d3-053
UTILIZACIÓN DE BOMBAS DE INSULINA EN LA EDAD PEDIÁTRICA: EVALUACIÓN DE RESULTADOS Y SATISFACCIÓN DE LOS PACIENTES. A. Beisti Ortego(1), M. Rodriguez Rigual(1), G. Lou Francés(1), M. Ferrer Lozano(1), A. Sagastibelza Zabaleta(2), R. Rubio Abellán(1) (1) Hospital Universitario Miguel Servet / Unidad De Diabetes Y Endocrinología Pediátrica, Zaragoza; (2) Complejo Hospitalario Navarra. Pamplona; Hospital Universitario Miguel Servet. Zaragoza Introducción: La administración de insulina exógena resulta el único tratamiento eficaz de la diabetes mellitus tipo 1. El régimen de inyección subcutánea continua de insulina (ISCI) supone el modo más fisiológico del que disponemos. Objetivo: Evaluar en pacientes pediátricos los cambios practicados del tratamiento, metabólicos y antropométricos sufridos tras el cambio de múltiples dosis de insulina (MDI) a ISCI, además de valorar su satisfacción con el uso de éstos dispositivos. Material y Método: Estudio retrospectivo del año previo (pauta MDI) y los primeros 3 años de uso de ISCI en 38 pacientes menores de 18 años (media:10,02). Evaluamos la satisfacción mediante una encuesta. Resultados: Edad media al inicio de ISCI: 11,14 años (púberes 65,4%, prepúberes 34,3%). Se redujeron las necesidades de insulina (MDI 1,05; ISCI 0,79 U/kg/ día), disminuyó el porcentaje de insulina basal (MDI 58%; ISCI 46,8%), aumentó el número bolus/día (MDI 3,79; ISCI 4,94), aumentó el IMC los 2 primeros años de ISCI, (MDI sds -0,14; ISCI 0,13). No hubo cambios significativos en la HbA1c-media los años sucesivos. Se objetivó una correlación significativa entre la administración de mayor número de bolus/ día y mejoría de HbA1c con MDI e ISCI (rho: -0,321, p 0,002), así mismo, al analizar por subgrupos (≤ 4 bolus: HbA1c media 7,95; > 4 bolus: HbA1c media 7,43; p: 0,016). Se consideraron respondedores al régimen ISCI los pacientes con disminución de las cifras de HbA1 ≥ 10% respecto al año previo o HbA1c < 7,5%: Primeros 6 meses: 47% fueron respondedores, primer año: 48,3%, segundo: 28% y tercero: 31,2%.Se redujeron las complicaciones agudas con ISCI. 100% de los pacientes mostraron satisfacción con su uso. Conclusiones: - El hecho de que el aumento del número de bolus disminuya la HbA1c favorece la justificación del uso de ISCI. - Es importante estimular al nuevo portador de ISCI en el incremento del número de bolus (relacionado con el número de glucemias). - También favorece la justificación del uso de ISCI la satisfacción de los pacientes y la disminución de las complicaciones agudas. - Mostramos resultados similares a la literatura, con buena respuesta el primer año y empeoramiento los posteriores.
P1/d3-054
CAMBIO DE INSULINA A SULFONILUREAS EN LACTANTE CON DIABETES NEONATAL PERMANENTE (DNP) I. Costa Alcácer(1), M.J.López García(2), A. Morant Gimeno(1), M. J. Palao Ortuño(1), B. Garrido García(1), R. Martinez Salazar(3) (1) Hospital de Manises, Manises (Valencia); (2) Hospital Clínico Universitario. Valencia; (3) H. Universitario de Cruces-CIBERDEM Introducción: La identificación de mutaciones genéticas que afectan a las subunidades del canal de K+ (KVNJ11 para Kir 6.2 y ABCC8 para SUR-1) ha permitido en la DNP un cambio de tratamiento de insulina a glibenclamida, que mejora el control metabólico en los niños afectos. Se aporta un nuevo caso de DNP con afectación neurológica, para contribuir a un mejor conocimiento práctico en una entidad poco frecuente. Caso clínico: Lactante de 14 días con hiperglucemia mantenida durante un síndrome febril. No CAD. Exploración: rasgos dismórficos leves (frente prominente, retrognatia) e hipertonía global, mayor en miembros inferiores. Antecedentes: Cesárea a las 39 semanas. Apgar 9/10. Peso= 3200, Longitud= 52 ; PC= 35,5. No consanguinidad ni antecedentes de diabetes. Exploraciones complementarias: Perfil glucémico (7/día), media> 200 mg/dL; HbA1c: 4,9 %; insulina: 2,72 mUI/L; péptido C: 0,16 ng/mL; anticuerpos AAI, ICAs, IA2 y anti-GAD negativos. Amonio y aminoácidos en sangre y orina normales. Cariotipo 46 XX. Ecografía abdominal, RNM cerebral, fondo de ojo y EEG normales. Tratamiento: Insulina NPH y lispro (0,35 U/kg/día). Durante 10 meses, mantiene HbA1c = 7,4-8%, variabilidad glucémica aceptable (6-7 controles/día), media de 142 mg/dL y 5 hipoglucemias leves asintomáticas/ mes. Buen desarrollo estato-ponderal, pero retraso en funciones psicomotoras. Tras realizar estudio genético (mutación en heterocigosis de ABCC8) se decide cambio a sulfonilureas a los 11 meses (uso compasivo + consentimiento informado). Dosis inicial de glibenclamida 0,2 mg/kg/día, incremento de 0,1 mg/kg/día (máximo 0,53 mg/kg/día); reducción paulatina de insulina, no precisando aportes a partir del cuarto día (protocolo de Polak). Actualmente con 13 meses, lleva glibenclamida a 0,2 mg/kg/día en 2 dosis diarias; no hipoglucemias; HbA1c: 5,9%. Presenta una edad de desarrollo de 7 meses: sedestación sin gateo ni desplazamiento; escaso contacto con el medio (no habla, no señala) con estereotipias; hipotonía axial con hipertonía hemicuerpo izquierdo y ROT disminuidos. Comentarios: La confirmación del efecto eficaz de las sulfonilureas apoya la recomendación de realizar precozmente el estudio genético en DNP, con el fin de sustituir la insulina para mejorar el control metabólico y facilitar el manejo. Consideramos prematuro concluir sobre cambios en el desarrollo psicomotor con 2 meses de tratamiento.
P1/d3-055
ALTA INCIDENCIA DE DIABETES TIPO 1 EN POBLACIÓN INMIGRANTE M. Torrabias Rodas, A. Costa Ramírez, M. Viñolas Tolosa, E. Sellarès Casas, A. López de Aguileta Ibisate, P. Domenech Terricabras Hospital General de Vic, Vic (Barcelona) Introducción: La población inmigrante ha aumentado considerablemente en España en la última década siendo el Magreb la cuarta procedencia más frecuente, región con una baja incidencia de diabetes mellitus tipo 1 (DM1), entre 5.7 y 7.8/100.000 habitantes. Se desconoce la incidencia de esta población cuando emigran a nuestro país. Material y métodos/ objetivos: El objetivo de este estudio es investigar la asociación entre el país de origen, edad y sexo y la incidencia de DM1 en población infanto-juvenil. Estudio retrospectivo de los casos de DM 1 en menores de 18 años en la comarca de Osona (Barcelona) entre los años 2000 y 2012, utilizando como fuente la historia clínica de la Unidad de Endocrinología de nuestro centro y los datos demográficos del Institut d´Estadística de Catalunya. Resultados: La población infantil de Osona aumentó un 28% (de 24.907 a 32.541), un 9% la población nativa y un 176% la inmigrante, a expensas mayoritariamente del colectivo magrebí (70%). Se han cuantificado un total de 63 debuts diabéticos, un 58% fueron nativos y un 41% magrebíes, con una taxa de incidencia total de 14.5/100.000. Analizado por origen y edad se objetiva una incidencia superior en los magrebíes respeto a los nativos (49.5 vs 9.7 p>0.001) y en los menores de 5 años respeto a los de 5 a 18 años (22.0 vs 11.4 p<0.05), sin observar diferencias entre sexos. Es riesgo relativo es de 5.09 para los magrebíes y de 1.93 para los menores de 5 años. El control metabólico no difiere entre los dos grupos (HbA1c 8,9 vs 8,8, p 0,513). La cetoacidosis al debut ocurrió en un 62% de los pacientes, de los cuales un 68% eren autóctonos y un 32% magrebíes. Conclusiones: La incidencia de DM1 en nuestro medio es muy superior en la población inmigrante magrebíe que en población nativa, y que en no inmigrados, lo que sugiere la importancia de los factores medioambientales en la etiología de la DM1.
P1/d3-056
UTILIDAD DE UN DISPOSITIVO DE ADMINISTRACIÓN DE INSULINA DE MEDIA EN MEDIA UNIDAD PARA NIÑOS PEQUEÑOS CON DIABETES R. Rey Simón, F. Calvo Rigual, A. Gómez Sanz, N. Pons Fernández, A. Pelufo Pellicer, B. Pérez García Hospital Lluís Alcanyís, Xàtiva Introducción: Las bajas dosis de insulina requeridas en niños pequeños con diabetes son difíciles de implementar con las plumas actuales. No existen en el mercado español dispositivos para administrar dosis de análogos de insulina rápida en incrementos de media unidad internacional (UI). Objetivos: Valorar la utilidad de un dispositivo de administración de insulina que permite incrementos de 0,5 UI. Material y métodos: Niños pequeños en tratamiento de diabetes mellitus tipo 1 con régimen basal bolos (insulina Glargina 1 dosis, e insulina Aspart 3-4 dosis al día en pluma) cuyos padres tienen buena comprensión de la enfermedad, y que apreciarían disponer de un dispositivo que permitiera dosificar el análogo de acción rápida en intervalos de media unidad. Variables estudiadas: edad, duración de la diabetes, hemoglobina glicosilada, y encuesta de satisfacción. Se ha utilizado un dispositivo no desechable, Novopen Echo®, con posibilidad de dispensación a partir de 0.5 UI, con memoria de última dosis y de tiempo transcurrido. La pluma y los cartuchos de insulina Aspart fueron conseguidos como medicamento extranjero por la Farmacia del Hospital. Resultados: Estudiamos diez niños con edades de 2 años a 7 años (mediana 5 años), con una duración de la diabetes entre 2 y 45 meses (mediana 14.5). La duración actual del tratamiento con la nueva pluma es de 3 semanas a 6 meses. No hubo cambios en la hemoglobina glicosilada, ni en la dosis total de insulina diaria. La encuesta mostró una satisfacción global del dispositivo. El diseño y facilidad de manejo fueron favorables al dispositivo. En cambio, la memoria de última dosis y de tiempo transcurrido no fue universalmente apreciada. Dos de los 8 pacientes la alternaron con la pluma clásica. Todos los padres preferían el nuevo dispositivo, principalmente por la posibilidad de administrar la insulina en intervalos de media unidad. Conclusiones: El uso de una pluma con dispensación del análogo de acción rápida en intervalos de media UI es útil para el manejo de niños pequeños, da seguridad a los padres, y no se asocia con complicaciones. No apreciamos, en cambio, la utilidad de las memorias de dosis y de tiempo transcurrido.
P1/d3-057
POLINEUROPATÍA AGUDA EN EL DEBUT DE DIABETES MELLITUS TIPO 1 M.A. Hernández Sicilia, E. Pozo García, I. Abréu Yanes, E. Rodríguez Carrasco, J. Sebastián León González, J. Manuel Rial Rodríguez Hospital Universitario Nª Sª Candelaria, Servicio De Pediatría, Santa Cruz de Tenerife La polineuropatía aguda (PNA) ha sido raramente descrita en relación a cetoacidosis diabética (CAD). Presentamos un caso de PNA sobrevenida durante la recuperación de un episodio de CAD en el debut de diabetes tipo 1. Caso clínico: Niña de 7 años que ingresa por CAD. Desde un mes antes presentaba poliuria, polidipsia y pérdida de peso, acudiendo al pediatra por vulvovaginitis de evolución tórpida. A la exploración, se aprecia paciente desnutrida, con mucosas secas, ptosis palpebral bilateral, encías sangrantes, ectima gangrenoso genital, lesiones petequiales en raíz de miembros y lesiones anulares equimóticas. Analíticamente se comprueba pH 7,01, pCO2 29 mmHg, Bicarbonato <3mEq/l, glucemia 421 mg/dl, K 1,9mEq/l y P 1,6mg/dl. Se inicia protocolo de tratamiento de la CAD, con progresiva normalización metabólica. Se observa debilidad muscular de las extremidades con reflejos osteotendinosos conservados, descartando por anamnesis antecedentes de tóxicos, infecciones víricas y patología neuromuscular previa. El estudio de conducción nerviosa era compatible con una polineuropatía (PN) mixta de predominio motor de carácter axonal, con afectación de MMSS y MMII, asimétrica (más en MID), no difusa (tibiales posteriores parcialmente respetados), de intensidad moderada, sin signos de denervación aguda en el momento de la exploración. Repetido el estudio 23 días después, muestra mejoría significativa de la conducción nerviosa motora, persistiendo solamente una disminución de la amplitud en nervio tibial posterior derecho. El estudio de conducción sensitiva estaba dentro de la normalidad. Clínicamente la recuperación fue completa pasados dos meses, sin nuevas recaídas. Discusión: Las severas alteraciones iónicas al ingreso y el deficiente estado nutricional pudieron contribuir a la aparición de la PN. La rápida recuperación en los días posteriores sugiere el diagnóstico de polineuropatía del paciente crítico. Dicha PN se presenta en un porcentaje importante de pacientes adultos sometidos a ventilación mecánica, y se ha comunicado en cuadros críticos de diversa etiología, situaciones de hiperosmolaridad, hiperglucemia, insuficiencia renal, etc. y vinculado a la mayor gravedad de la patología de base. En niños se ha descrito desde 1986 en casos aislados y pequeñas series de < 5 pacientes, relacionado con cuadros sépticos y de insuficiencia respiratoria, no habiéndose observado hasta ahora en la CAD.
P1/d3-058
CASO DE DIABETES NEONATAL TRATADA CON SULFONILUREAS AL MES DE VIDA S. Marín Del Barrio(1), A. Prado Carro(1), L. Suárez Ortega(1), R. Cardona Hernández(1), J. Oriola Ambrós(2), M. Ramon Krauel(1) (1) Hospital Sant Joan de Déu, Esplugues de Llobregat, Barcelona; (2) Hospital Clínic, Barcelona Introducción: Las mutaciones activadoras en heterocigosis en el gen KCNJ11 son la causa más frecuente de diabetes neonatal permanente. En dichos casos se describe una buena respuesta al tratamiento con sulfonilureas. Presentamos la niña más joven descrita tratada con éxito con glibenclamida. Caso clínico: Exprematura de 34.4 semanas de gestación (PN 2250g, LN 43cm) que en las primeras 24 horas de vida presenta hiperglucemia (250-400 mg/dl). Se objetiva glucemia 309 mg/dl y anticuerpos antiGAD, antiIA2 y antiinsulina negativos. Se inicia insulina regular endovenosa (0.005-0.03 UI/Kg/h), presentando dificultad para un adecuado control glucémico dada la gran variabilidad y tendencia a la hipoglucemia. A las 3 semanas, se cambia a infusión subcutánea continua de insulina. Difícil control metabólico por lo que se solicita estudio genético de KCNJ11 con la intención de cambiar a sulfonilureas si se confirma la mutación. A los 37 días, se recibe el resultado, objetivándose la mutación c.175G>A (p.Val59Met) en heterocigosis en el gen KCNJ11 que codifica para la subunidad Kir6.2 del canal de potasio de la célula β. A los 41 días, se inicia tratamiento con glibenclamida (0.2-0.3 mg/kg/día). Péptido C (previo) 0.04 nmol/L (vn 0.29-1.30). Excelente respuesta clínica que permite la suspensión definitiva de insulina 5 días después. Buena tolerancia clínica con escasos episodios de hipoglucemia asintomáticos. Péptido C (una semana después) 0.42 nmol/L. Actualmente, la paciente tiene 3 meses de vida y presenta un buen control metabólico (HbA1c 5.6%) con glucemias entre 90 y 220 mg/dl de forma habitual. Comentarios: Nuestra paciente es la más joven reportada hasta el momento con diabetes neonatal tratada con sulfonilureas. El diagnóstico genético precoz condicionó un importante cambio terapéutico y una gran mejoría en su control metabólico, por lo que es importante solicitar el estudio de aquellas mutaciones con buena respuesta a sulfonilureas lo antes posible. Por otro lado, la mutación encontrada se ha descrito asociada a retraso del desarrollo y epilepsia, pero en algunos casos la glibenclamida ha comportado también una franca mejoría en su cuadro neurológico. Por ello, en nuestro caso, el tratamiento precoz incluso antes de presentar sintomatología neurológica podría significar un mejor pronóstico a largo plazo.
P1/d3-059
AUTOINMUNIDAD ENDOCRINOLÓGICA EN UN LACTANTE CON SÍNDROME DE DOWN M. López García, Jessica L. Castellano Pérez, M. Antón Martín, M.C. Matín Vela, M.C. Ontoria Betancort, J.P. González Díaz Complejo Hospitalario Universitario De Canarias, San Cristóbal De La Laguna / Santa Cruz De Tenerife Introducción: Las personas afectas de Síndrome de Down tienen mayor riesgo que la población general de desarrollar enfermedades autoinmunes, entre ellas patología tiroidea y, en menor medida, Diabetes Mellitus tipo 1, siendo frecuente que el debut de ésta ocurra por debajo de los 2 años. Caso clínico: Varón de 3 meses que consulta por cuadro de 4 días de evolución consistente en tos, rinorrea, dificultad respiratoria, decaimiento, poliuria y pérdida de peso del 13%. Antecedentes personales: RNT 38 semanas, AEG 2500 gr. Síndrome de Down de diagnóstico neonatal (cariotipo: 47, XY,+21). Screening metabólico normal. Exploración física: Peso: 3845 gr (P3). Longitud: 57 cm (P25-50). FR 74 rpm. FC 140 lpm. Regular estado general, palidez cutánea, mucosas secas. Tiraje sub-intercostal y supraesternal, quejido espiratorio, respiración profunda, laboriosa. ACP normal. Abdomen normal. Hipoactivo. Fontanela deprimida. Fenotipo Down. Pruebas complementarias: Gasometría venosa: pH 6.9, pCO2 29 mmHg, HCO3 6.6 mmol/L, EBS -2.3 mmol/L, láctico 4.4 mmol/L. Hemograma: normal. Bioquímica: glucosa 1245 mg/ dL, urea 33 mg/dL, K 6.3 meq/L, Na 138 meq/L (Na corregido: 156 meq/L), osmolalidad 391 mosm/Kg, triglicéridos 368 mg/dL, colesterol total 146 mg/dL. PCR: 11.3 mg/L. Cetonemia: 4.3 mmol/L. HbA1C: 8.7%. Ac antigliadina y antitransglutaminasa IgA: negativos. IGF-1: <25 ng/mL, IGF-BP3: <0.5 mcgr/ mL. TSH 47.4 mcU/mL, T4L 0.99 ng/mL. Ac antitiroperoxidasa 691 UI/mL; Ac antitiroglobulina y TSI negativos. Ac antiIA2, antiGAD: negativos; ICAS: positivos. PCR Bordetella pertussis en aspirado nasofaríngeo: positiva. Ecografía tiroidea: aspecto heterogéneo con micronódulos en LTI, compatible con tiroiditis. Evolución: Se maneja en UCIP la cetoacidosis grave (debut diabético). Tras mejoría clínica y analítica se inicia lactancia por raciones e insulinoterapia subcutánea con AAR + AAP (1 UI/Kg/día), controlando así las glucemias. Se inicia tratamiento con L-tiroxina oral (5 mcgr/Kg/día), además de haber completado tratamiento con Azitromicina oral frente a la tos ferina. Conclusiones: - Ante cuadros respiratorios es importante realizar el diagnóstico diferencial entre etiología infecciosa y la posibilidad de descompensación metabólica. - En el síndrome de Down es elevada la prevalencia de comorbilidad endocrinológica como se observa en nuestro caso. - Dada la mayor incidencia de patología autoinmune en estos pacientes resulta importante el control evolutivo.
P1/d3-060
EVOLUCIÓN DEL ÍNDICE DE MASA CORPORAL EN NIÑOS CON DIABETES MELLITUS TIPO 1 QUE RECIBEN TRATAMIENTO CON BOMBA DE INFUSIÓN CONTINUA DE INSULINA. P. González Ildefonso, E. García Serrano, J. Posadilla Andrés, M. Martín Alonso, P. Prieto Matos, J. Cedeño Montaño, J. Prieto Veiga Hospital Clínico de Salamanca / Departamento de Pediatría. Introducción: La bomba de infusión continua de insulina (BICI) puede ser una herramienta muy valiosa en el tratamiento de la Diabetes Mellitus tipo 1 (DM1) en niños. El objetivo de nuestro estudio es valorar la evolución del Índice de Masa Corporal (IMC) en los niños que reciben tratamiento con BICI. Pacientes y métodos: Estudio retrospectivo observacional de las historias clínicas de los 43 pacientes portadores de BICI seguidos en nuestra Unidad. Se excluyen 5 pacientes por falta de datos y de los 38 niños restantes se recogen: edad del debut, edad de la implantación de la BICI, sexo e IMC medio en valor absoluto y Desviación Estándar (DE) en la fecha de implantación de la bomba, al año y a los tres años. Se realiza análisis estadístico con el programa SPSS17. Resultados: La edad media al diagnóstico de los niños portadores de BICI es de 6.13+ 3.41 años. El 60.5% de los pacientes son mujeres y el 39.5% varones. La edad de implantación de BICI es de 9.27+ 3.47 años. La DE del IMC en la fecha de implantación es de -0.11± 0.71. Un año después es de 0.02± 0.71 demostrando diferencias estadísticamente significativa (p=0.04). A los tres años de la implantación la DE del IMC es 0.07± 0.67, sin encontrar diferencias estadísticamente significativas (p= 0.07). En lo referente al género, el incremento de la desviación estándar del IMC tras tres años de tratamiento con BICI es mayor en varones que en mujeres (0,59±0,48 vs -0,02±0,69; p= 0.021). No existe diferencia significativa entre sexos en el incremento de IMC al año de implantación de la BICI. El cambio en IMC no se relaciona significativamente con la edad de los pacientes en la fecha de implantación de BICI (p=0.12). Conclusiones: Existe un aumento del IMC en los pacientes pediátricos con DM1 que reciben terapia con BICI. El aumento de IMC es significativamente mayor en los varones. La edad de implantación de la BICI no parece estar relacionada con el incremento de IMC.
P1/d3-061
DIABETES TIPO MODY: REVISIÓN DE CASOS EN UNA CONSULTA DE ENDOCRINOLOGÍA PEDIÁTRICA C. Tort Cartró, M. Vera Torres, J. Remedios Muro, R. Hernández Martín, D. García-Navas Núñez, J. González de Buitrago Amigo Hospital San Pedro de Alcántara, Cáceres Introducción: La diabetes mellitus tipo MODY es una enfermedad monógenica con patrón de herencia autosómico dominante, caracterizada por disfunción de la célula β y que, en general, se manifiesta durante la infancia o juventud como hiperglucemia leve-moderada. Están descritos 7 subtipos determinados por distintos defectos genéticos en factores que intervienen en el desarrollo y/o funcionalidad de dicha célula. Pacientes y métodos: Revisión de los pacientes con dicha patología en seguimiento en la consulta de Endocrinología Pediátrica de nuestro hospital, definiendo motivos de derivación, antecedentes personales, estudios realizados y evolución. Resultados: Presentamos un total de 5 casos, todos varones, de edades entre 19 meses y 12 años en el momento del diagnóstico, derivados por alteración de la glucemia en ayunas (AGA). En cuatro de ellos, se trataba de un hallazgo analítico casual; el otro paciente aportaba ya diagnóstico molecular positivo tras estudio por madre afecta de diabetes MODY 2. En todos los casos encontramos AGA en uno de los progenitores e historia familiar de diabetes mellitus y/o AGA en la rama afectada. Los cinco niños estaban asintomáticos, siendo la exploración física normal. La autoinmunidad pancreática fue negativa y el test de tolerancia oral a la glucosa objetivó criterios de diabetes en dos pacientes y de intolerancia a los hidratos de carbono en otro. En todos ellos, el estudio molecular demostró una mutación en heterocigosis en el gen de la glucokinasa. El tratamiento basado en pautas de estilo de vida saludable fue suficiente, manteniéndose cifras de HbcA1 entre 5,9 y 7%. Conclusiones: Una correcta y completa historia clínica es fundamental para realizar el diagnóstico de diabetes mellitus tipo MODY. El subtipo más frecuentemente diagnosticado en la edad pediátrica es el 2, debido a mutaciones heterocigotas en el gen de la glucokinasa. El estudio molecular permite confirmar el diagnóstico, individualizando el tratamiento según el genotipo y evitando tratamientos crónicos e innecesarios en el MODY 2.
P1/d3-062
DELECCIÓN EN EL GEN DE LA GKC CON EXPRESIÓN CLINICA MUY MANIFIESTA DE DIABETES M.A. Santos Mata(1), F.J.Macias Lopez(1), I.P. Fernández Viseras(1), G. QuesadaTrujillo(1), L.Castaño(2) (1) Hospital SAS Jerez de la Frontera, Jerez de la Frontera; (2) Hospital de Cruces. Vizcaya Introducción: Las mutaciones en el gen que codifica la GKN son la causa más común de diabetes tipo Mody. Suelen presentar hiperglucemias leves, sin una diabetes manifiesta, manteniendo buen control metabólico sin tratamiento. Caso clinico: Paciente mujer de 4,5años de edad remitida por presentar poliuria, polidipsia e hiperglucemia en ayunas 126-130 mg/dl y 2 horas postingesta 150- 220 mg/dl. A.Personales: Parto eutócico. CIR armonico. Actualmente peso y talla en percentil: 25. A.Familiares: Madre diagnosticada de diabetes gestacional controlada con dieta. Al año diagnóstico de Diabetes tipo I en tratamiento Insulínico, abuela materna diabetes tipo II tratada con ADO. Exámenes complementarios: -Glucosa: 121 y 130 mg/dl, Insulina: 3,8 mUI/ml, Peptido C: 0,4 ng/ml,HbA1C: 6,2 % -H. tiroideas: normales. -Ac. Antiroideos : negativos -TTOG: glucemia basal 99 mg/dl, a las 2 horas: 220 mg/dl. -ACs antiinsulina,, Ac anti-IA2, Ac anti GAD, ICA: negativos. -Inmunoglobulinas IGA<5 mg/dl, IgG e IgM: normales -Serología de gluten: negativa. Ac anticélulas parietales y Factor intrínseco: negativo -Microalbuminuria: negativa, no glucosuria. -Tipaje HLA: no compatible con Diabetes tipo I -Estudio molecular Mody II: negativa la secuenciación de los exones 1 al 10 así como las zonas flanqueantes del gen de la GCK. Evolución: Se realiza tratamiento dietético. Al año de evolución, hemoglobina glicada 7,2%, clínica de poliuria y polidipsia , hiperglucemia en ayunas y postingesta superiores a 250 mg/dl, por lo que se inicia tatamiento con Insulina glargina 3 UI, normalizándose glucemias, manteniendo HbA1C 6% y desapareciendo sintomatología clínica. Se solicita estudio genético ampliado: genes HNF1A, HNF4A, Gen INS y GCK: negativos. Estudio GCK técnica MLPA kit P241 del MRC_holland: delección en heterozigosis que incluye los exones 1al10 y parte de la zona 5’UTR (p.met1-gln465 delección, C1-1395del). Dicha delección en heterozigosis también se ha encontrado en la madre. Conclusiones: La diabetes monógenica no suele requerir tratamiento, en el caso que presentamos al sufrir delección en todos los exones del 1-10 probablemente justifique la sintomatología clínica. Es importante el diagnóstico precoz a la hora de la terapéutica a emplear, pudiendo retirar tratamiento Insulínico, si bien lo fundamental es el seguimiento clínico y personalizado del paciente
P1/d3-063
IMPACTO DE LA CETOACIDOSIS AL DEBUT DE DIABETES TIPO 1 Y POSTERIOR CONTROL METABÓLICO M. Martín-Frías, P. Enes, M.Á. Álvarez, R. Yelmo, M. Alonso, R. Barrio Hospital Ramón y Cajal. Unidad de Endocrinología Pediátrica. Servicio de Pediatría, Madrid Introducción: El grado de control metabólico condiciona la morbi/ mortalidad en la diabetes tipo 1 (DM1). La cetoacidosis (CAD), la forma más grave de debut de la DM1, podría expresar una forma más agresiva de la enfermedad e implicar una mayor dificultad para conseguir un buen control de la enfermedad. Objetivo: Evaluar la relación entre la presencia de CAD al diagnóstico y el control metabólico evolutivo en pacientes pediátricos con DM1. Pacientes y métodos: Estudio retrospectivo de 145 niños y adolescentes con diagnostico de DM1 atendidos en nuestra Unidad de Diabetes Pediátrica. Comparamos entre pacientes con y sin diagnóstico de CAD al debut: edad y HbA1c [HPLC Menarini, VN: 5,3 ± 0,4 %] al debut, antecedentes de DM1 en familiares de primer grado y HbA1c y dosis de insulina (u/kg/día) a los 4 años del diagnóstico. Definimos CAD como pH < 7,30 y/o bicarbonato < 15 mmol/L. Estudio estadístico: SPSS versión ® 17.0. Resultados: Tratamiento al 4º año ISCI/MDI: 35%/65% del total, 32/68% del grupo con diagnóstico de CAD al debut y el 41%/59% del grupo sin CAD al diagnóstico. (p=0,27). Conclusiones: La presencia de CAD al diagnóstico de la DM1 de no parece condicionar el grado de control posterior de la enfermedad.
P1/d3-064
CONTROL GLUCÉMICO EN NIÑOS CON DIABETES TIPO 1 DURANTE SU ESTANCIA EN UN CAMPAMENTO DE VERANO EN GRAN CANARIAS. S. Alonso-Graña López-Manteola, M.I. López Martínez, R.M. Sánchez Hernández, O. Guillén Díaz, Y. Novoa Medina, M.Boronat Cortés Complejo Hospitalario Universitario Insular Materno-Infantil de Las Palmas de Gran Canaria, Las Palmas de Gran Canaria Introducción: Los campamentos para niños con diabetes mellitus tipo 1 persiguen varios objetivos, entre ellos convivir, formarse en diabetes e iniciarse en el autocontrol de la enfermedad. Los cambios en el estilo de vida durante este tipo de actividades pueden conllevar una disminución de las necesidades de insulina, lo cual debe ser considerado por los profesionales responsables, especialmente para evitar episodios de hipoglucemia. Objetivo: Evaluar el control glucémico y la modificación de las necesidades insulínicas durante un campamento de verano para niños con diabetes realizado durante una semana en Gran Canaria. Material y métodos: Estudio descriptivo observacional. Se realizaron a diario controles de glucemia capilar antes y dos horas después de cada comida y a las 3 AM. Así mismo, se registraron dosis diarias de insulina, raciones de hidratos de carbono consumidas, actividad física y episodios de hipoglucemias. Se midió la HbA1c antes y a los dos-cuatro meses del campamento. Resultados: Participaron 33 niños, 48,4% niñas, edad media de 11,98 (2.25 DE) años, con un tiempo de evolución de 5,07 [0,23-10,74] años, dosis media de insulina de 0.9 (0.3) UI/Kg de peso y HbA1c de 8 % (1.4). La glucemia media global fue de 145.1 (19.8) mg/dL. Se observó un descenso significativo de la glucemia media entre el primero y el último día (168,1 vs 141,1 mg/dl, p=0.007). No hubo diferencias entre dosis total de insulina al inicio y al final, pero sí un descenso significativo de la dosis media diaria de insulina basal del 4% (24,06 vs 22,7 UI, p=0,008). El número de hipoglucemias diurnas fue 5.4 (2.4)/paciente y el de hipoglucemias nocturnas 1.2 (0.6)/paciente. No hubo hipoglucemias graves. Se observó una correlación positiva entre los años de evolución de la diabetes y la HbA1c (r:0.20, p=0.01). La HbA1c posterior al campamento fue menor (7,7% [1,02]), sin alcanzar significación estadística. Conclusiones: Aun con ajustes diarios de dosis de insulina, se observó un descenso significativo de los niveles medios de glucemia y un elevado número de hipoglucemias leves. Sería recomendable una reducción de alrededor de un 5% de la dosis de insulina basal al inicio de este tipo de actividades.
P1/d3-065
CARACTERÍSTICAS CLÍNICAS E INMUNOLÓGICAS EN NIÑOS Y ADOLESCENTES CON DIABETES TIPO 1 M.C. Sánchez Garre, S. Grau Montero, M. Velázquez Cerdà, J.M. Rodríguez Lara, M.V. Marcos Salas Hospital de Terrassa, Terrassa Introdución: La Diabetes mellitus tipo 1 (DM1) es una enfermedad autoinmune cuya complicación más grave es la cetoacidosis (CAD). Se asocia a otras alteraciones autoinmunes que pueden diagnosticarse precozmente con un cribado sistemático. Objetivo: Describir las características clínicas y analíticas de los niños diagnosticados de DM1 en un hospital comarcal. Pacientes y métodos: Estudio descriptivo retrospectivo de niños y adolescentes diagnosticados de DM1, desde enero de 2000 a diciembre de 2012. Se recogen los siguientes datos: edad, sexo, etnia, antecedentes familiares de DM1, clínica al debut, glucemia, equilibrio ácido-base, HbA1c, TSH, tiroxina y anticuerpos: ICA, IAA, GAD, IA2, anti-tiroideos y anti-transglutaminasa. Resultados: Se diagnosticaron 109 casos: 55% niños y 45% niñas, edad media 8.1 años (rango 1-15.8), el 23.8% menores de 5 años y 76.2% mayores de 5 años. 3 niños eran de etnia gitana, 10 magrebíes y 1 mejicana. 13 tenían antecedentes de DM1 en familiares de primer grado. Debutaron con CAD el 46.1% de los menores de 5 años y el 31.3% de los mayores de 5 años. En 101 casos se estudió al menos 1 anticuerpo frente a antígenos pancreáticos: en 92 casos se determinaron los GAD siendo positivos el 65.2%, en 79 los ICA: 17.7% positivos, en 67 los IAA: 16.4% positivos y en 51 los IA2: 47% positivos. En el momento del debut, el 10.2% de los pacientes tenían anticuerpos anti-tiroideos positivos y el 7% fueron diagnosticados de hipotiroidismo subclínico. Una paciente desarrolló hipotiroidismo al mes del debut. Durante el seguimiento, en 11.1% de los pacientes se detectaron anticuerpos antitiroideos y el 10.4% se diagnosticaron de hipotiroidismo subclínico. Al debut se realizaron anticuerpos anti-transglutaminasa en 62 pacientes, todos fueron negativos, incluida 1 paciente ya diagnosticada de celiaquía. Durante el seguimiento se positivizaron estos anticuerpos en el 4.7%, confirmándose el diagnóstico de enfermedad celíaca por biopsia intestinal. Conclusiones: La incidencia de CAD es muy alta. Son necesarias intervenciones para conseguir un diagnóstico más precoz de la DM1. Los anticuerpos pancreáticos con mayor índice de positividad fueron los GAD. La incidencia de enfermedad tiroidea y celíaca concuerda con la reportada en otros estudios.
P1/d3-066
ASPECTOS EPIDEMIOLÓGICOS DE LA DIABETES MELLITUS TIPO 1 (DM1) EN NUESTRA COMUNIDAD M.L. Bertholt(1), M.C. Luzuriaga Tomás(1), G. Romero Ruiz(2), J.M. Andrés De Llano(3), I. Palenzuela Revuelta(1) (1) Servicio de Endocrinologia Pediatrica. Hospital Universitario Marques de Valdecilla. Santander., Santander (Cantabria); (2) Jefe de Seccion De Planificación e Información. Consejeria de Sanidad Y Servicios Sociales.; (3) Servicio de Pediatría. Complejo Asistencial de Palencia Objetivos: Estudio al debut de una población de niños con DM1 en los últimos 10 años. Análisis epidemiológico, incidencia según diferentes zonas geográficas, comparación con datos anteriores. Población y métodos: estudio descriptivo retrospectivo de pacientes menores de 14 años, diagnosticados entre el 01-01- 2003 y 31-12-2012. Recogido: sexo, procedencia, antecedentes personales, familiares. Al debut: edad, clínica, demora en acudir, bioquímica, cetoacidosis. Cálculo de incidencia global y por zonas. Resultados: Estudio actual: 101 pacientes: 55% mujeres. Edad media debut 12,2±4,4 años: grupo 0-4 años 19,6% (periodo anterior 16,2%), 5-9 años 48%,10-14 años 32,4%. El 69,6% no presentó antecedentes personales de interés. Antecedentes familiares: DM2 42,1%, DM1 21,6%, otras enfermedades autoinmunes 13,7%. Clínica habitual (poliuria, polidipsia, pérdida de peso); cuatro niños presentaron síntomas neurológicos leves. Acudieron al hospital tras 27,2±34,4 días. El 8,1% ingresó en UCIP. Resultados al debut: glucemia 458,5±170,9mg/dl; pH 7,31±0,11; bicarbonato 17,4±5,8mEq/l; cetonemia 4,1±2,4mmol/l; HbA1c 11,4±2,1%. Diferencias estadísticamente significativas entre grupos etarios 0-4, 5-9 y 10-14, respectivamente: bicarbonato 14,6±19,3, 19,3±4,9, 16,0±5,9mEq/l (p=0,006); HbA1c 10,4±1,7, 11,5±2,2, 12,3±1,9% (p=0,003). No diferencias significativas en glucemia, cetonemia, pH, GAD ni IA2. Cetoacidosis 57,1%, 29,5%, 51,7% (p=0,051). Porcentaje de cetoacidosis al debut 39% (6.7% grave) con tendencia temporal ascendente, estadísticamente significativa (p=0,029). Incidencia anual muy variable, media 13,8 casos/100.000 (6-26,2); tendencia temporal ascendente no significativa (p=>0,05). Nuestros datos históricos para comparar incidencia: 1987- 1991 15,08 casos/100.000 (11,45-19,50); 1992- 1996 15,86/100.000 (12,13-20,37); 1997-2001 13,78/100.000 (10,32-18,03). Incidencia por zonas de salud con marcada variabilidad; regiones por encima de 60/100.000 (4 de ellas rurales e industriales, con HLA DQ2/DQ8 predominante), 3 zonas rurales incidencia cero, con HLA de protección. Diferencias geográficas muy similares al periodo de estudio 1977-2001 (repiten 3 zonas de alta incidencia y las de incidencia 0). Zona urbana por excelencia: incidencia actual 12,11/100.000.
P1/d3-067
PUERTO DE INFUSIÓN SUBCUTÁNEA DE INSULINA: EXPERIENCIA EN 15 PACIENTES A. Vercher Grau, M.A. Fuentes Castelló, F. Vargas Torcal, A. Seguí Caballero, L. Pascual Estruch, L. Rico Moncho Hospital General Universitari D´Elx, Elx / Alacant Introducción: En enero de 2012 se comercializó en nuestro país un puerto para infusión subcutánea de insulina. Hemos testado esta nueva modalidad terapéutica para DM tipo 1 en una cohorte de 15 pacientes durante 3-9 meses. Material y métodos: Hemos seguido prospectivamente a 15 diabéticos tipo 1 (elegidos al azar entre los 54 que atendemos en la consulta) de entre 6 y 15 años, quienes han usado el dispositivo entre 3 y 9 meses. Se midió la HbA1c al inicio y cada 3 meses (hemoglobinómetro Bayer A1C Now+), finalizando con una encuesta telefónica (siempre por el mismo entrevistador) para delimitar el grado de aceptación del dispositivo así como su influencia en al calidad de vida a través de 22 preguntas (la mayoría de respuesta en escala likert). Los datos se han analizado descriptivamente. Resultados: Nuestros pacientes se administraban todas las insulinas del día (lispro +/- NPH) a través del dispositivo excepto la glargina, que se ponía a parte con pluma. El 86% de ellos lo cambiaban cada 3 días, no refiendo problemas con el cambio. Su mantenimiento e higiene fueron considerados fáciles por el 86.7%, la misma cifra que consideraban que compaginaba bien con su actividad física. Un 46.7% consideró dolorosa su inserción. Se registró alguna complicación en un 33.3%, siempre leve (excoriaciones, prurito e induraciones en zonas del catéter). HbA1c media previa de 6,86% +/- 0,6 SD y posterior de 6,68% +/- 0,33 SD. Sólo un 40% lo siguen llevando en el momento de la encuesta. Un 53,5%, antes de conocerlo, deseaban colocarse una bomba de infusión contínua, siguiendo el 26,7% con esa idea tras probarlo. Conclusiones: La aceptación por parte del paciente es buena o muy buena en el 40% (siendo hasta en el 66,7% por parte de los padres) refiriendo como queja mayoritaria las molestias con la inserción del catéter. La HbA1c media descendió desde 6,86 +/-0,6 SD hasta 6,68 +/- 0,33 SD, lo cual no nos parece significativo. Además, es llamativo el descenso de pacientes que siguen queriendo colocarse una infusora portátil de insulina tras probar el dispositivo. Nos parece una opción nueva, interesante y económica.
P1/d3-068
BOMBA DE INFUSIÓN CONTINUA DE INSULINA Y NIVELES DE HEMOGLOBINA GLICOSILADA E. García Serrano, P. González Ildefonso, J. Posadilla Andrés, M. Martín Alonso, P. Prieto Matos, J. Prieto Hospital Clínico Salamanca. Servicio de Pediatría, Salamanca La infusora subcutánea continua de insulina (ISCI) consigue unos niveles de insulina más fisiológicos que los obtenidos con inyecciones múltiples. El tratamiento con ISCI permite una mayor flexibilidad en las comidas y en la actividad física, lo que supone una ventaja al implantar ésta en niños. La terapia con ISCI supone una mejoría en el control glucémico y por lo tanto un descenso en las cifras de hemoglobina glicosilada (Hb1Ac). Objetivos: Analizar la evolución de las cifras de HbA1c en niños que reciben terapia con ISCI. Pacientes y métodos: Estudio observacional retrospectivo de los niños diabéticos que son tratados con ISCI en nuestro hospital. A través del programa SPSS17, se analiza la relación de las cifras de HBA1c al implantar ISCI, al año y a los 3 años. Resultados: El estudio incluyó a 43 pacientes diabéticos excluyendo 5 por falta de datos. De los 38 restantes el 39,5% eran niños y el 60,5% eran niñas. La edad media al diagnóstico de Diabetes Mellitus 1 en los niños portadores de ISCI fue de 6,13 años (SD 3,41) y la edad al iniciar la terapia con ISCI de 9,27 años (SD 3,47). La HbA1c al diagnóstico fue de 10,33 (SD 2,28); al iniciar ISCI de 7,52% (SD 0,61), al año de 7,28% (SD 0,53) y a los 3 años de 7,43% (SD 0,69). Existen diferencias estadísticamente significativas en la mejoría de las cifras de HbA1c al año (p=0,00) y a los 3 años (p=0,00) de iniciada la terapia con ISCI cuanto menor es la HbA1c al diagnóstico de Diabetes Mellitus. Sin embargo, no se obtienen diferencias de las cifras de HbA1c tras uno y tres años de iniciar tratamiento con ISCI (p>0,05). Tampoco se encontraron mejores cifras de HbA1c comparando éstas con la edad y el sexo de los pacientes (p>0,05). Conclusiones: Se observa una mejoría de las cifras de HbA1c con la terapia con ISCI cuanto menor es la cifra de ésta al diagnóstico, por lo que los pacientes con esta característica pueden ser buenos candidatos para recibir tratamiento con ISCI.
P1/d3-069
EVOLUCIÓN DE LA RELACIÓN BOLO/BASAL EN NIÑOS CON DIABETES MELLITUS TIPO 1 TRATADOS CON BOMBA DE INFUSIÓN CONTINUA DE INSULINA J. Posadilla Andrés, P. González Ildefonso, E. García Serrano, M. Martín Alonso, P. Prieto J. Cedeño, J. Prieto Veiga Hospital Clínico Universitario de Salamanca Introducción: La terapia con bomba de infusión continua de insulina (BICI), permite ajustar de manera precisa los bolos de insulina subcutánea administrada, adecuando así el control metabólico y consiguiendo evitar episodios de hiperglucemia e hipoglucemia. Objetivo: Analizar la relación bolo/basal (RBB) en pacientes pediátricos diagnosticados de Diabetes Mellitus tipo 1, que reciben insulinoterapia mediante BICI. Pacientes y métodos: Estudio observacional, retrospectivo de un total de 38 pacientes diabéticos diagnosticados en edad pediátrica en tratamiento con BICI. El análisis estadístico se efectuó con el paquete estadístico SPSS17. Resultados: Se revisan 38 casos de pacientes diabéticos, en tratamiento con BICI, con una edad media al diagnóstico de 6,13±3,4 años. El 60,5% de los pacientes eran niñas y el 39,5% varones. La media de edad de implantación de la BICI es de 9,27±3,47 años. La RBB previa a la implantación de la BICI es 0,55±0,14, al año es 0,56±0,13 y a los tres años 0,57±0,09, sin encontrarse diferencias estadísticamente significativas (p=0,132; p=0,246) respectivamente. No se objetiva diferencia, en la RBB preimplantación, al separar por sexos (0,57±0,15vs0,52±0,11; p=0,231), asímismo tampoco se encuentra relación, respecto a la edad de debut (r=-0,175; p=0,293), tiempo transcurrido desde el diagnóstico hasta la implantación de la bomba (r=-0,317; p=0,052) ni IMC del paciente (r=-0,248; p=0,133). La RBB al año de la implantación, no guarda relación con la edad del diagnóstico (r=-254; p=0,168), tiempo hasta implantación (r=-0,139; p=0,457), ni diferencias respecto al sexo paciente (0,56±0,14 vs 0,57±0,10%; p=0,878). Se objetiva una relación inversa entre el IMC y el índice bolo basal al año de implantación (r=-0,380; p=0,035). La relación bolo/basal a los tres años, sólo presenta diferencias estadísticamente significativas en relación con el sexo, siendo mayor la necesidad media,en el sexo femenino frente al masculino (0,62±0,09 vs 0,52±0,79%; p=0,023). Conclusión: Los resultados de nuestro estudio concluyen, que los pacientes con un menor IMC es más alta la RBB al año. La relación bolo/basal a los tres años de la implantación de la bomba, es mayor en el sexo femenino.
P1/d3-070
ESTUDIO DESCRIPTIVO DE LOS PACIENTES DIABETICOS TIPO 1 EN UN HOSPITAL COMARCAL J.I. Perales Martínez(1), P. Lalaguna Mallada(1), S. Conde Barreiro(2), M. Domínguez Cajal(2), C García Escudero(2), M. Bustillo Alonso(2) (1) Endocrinología Pediátrica; (2) Pediatría. Hospital de Barbastro, Huesca Introducción: En los últimos años, gracias al trabajo y esfuerzo de los pediatras, es posible realizar el seguimiento de los pacientes afectos de Diabetes tipo 1 (DM1) en las consultas externas de nuestro Hospital. El objetivo de este trabajo es determinar las características de los DM1 controlados en un hospital comarcal hasta la actualidad. Material y métodos: Estudio descriptivo retrospectivo de todos los pacientes que realizan seguimiento de DM1 en la consulta de un hospital comarcal. Resultados: Se analizaron un total de 15 pacientes (66,7% varones) con una edad media al debut de 6,62 años (0,80-13,4). El 93,3% se encontraban en estadio prepuberal y la distribución racial fue de 86,7% caucásicos y 13,3% magrebíes. En cuanto a los antecedentes familiares: 46,7% no tenían, 13% DM1 y 40% DM2. El debut como cetoacidosis (CAD) apareció en el 40%. HbA1c media 11,10%. Dosis media insulina 0,85 UI/Kg/día. Tipo de insulina basal: 53,3% detemir, 6,7% glargina y 40% NPH. Tipo de insulina bolus: 80% análogos de acción rápida y 20% insulina humana. Todos los pacientes presentaron algún marcador de inmunidad de DM1 positivo, siendo los más frecuentes IA2 y GAD. No se objetivó ninguna alteración tiroidea y el 13,3% tenían marcadores celiaquía. Respecto al seguimiento, la edad media actual es 10,32 años (4,17-15,25) y el tiempo medio de evolución 3,68 años. HbA1c medias post-debut, al año y en la actualidad son 7,07%, 7,24% y 7,38% respectivamente. Dosis media de insulina actual 1,11 UI/ Kg/día siendo el 100% en forma de análogos. 6,7% presentan tiroiditis autoinmune y 13,3 celiaquía. El 60% realiza autocontroles y se administra la insulina. El 80% acepta su enfermedad. El 40% realiza deporte habitualmente. Únicamente ha aparecido una complicación grave en la evolución (hipoglucemia sintomática). 2 pacientes son portadores de ICSI actualmente. Conclusiones: Se está incrementando progresivamente el número de DM1 controlados en nuestra consulta. Se han modificado las pautas de insulina empleándose análogos de insulina en la totalidad de nuestros pacientes. Consideramos el control metabólico aceptable y el nivel de aceptación de la enfermedad es elevado.
P1/d3-071
INGRESO HOSPITALARIO EN PACIENTES CON DIABETES MELLITUS TIPO 1 EN NUESTRA COMUNIDAD AUTÓNOMA M.L. Bertholt, J. Garcia-Cruces Méndez, J.M. Andrés de Llano, S. de la Torre Santos, E. Maldonado Ruiz, Ml. Ariza Sánchez Complejo Asistencial de Palencia, Palencia Introducción: La diabetes mellitus tipo 1 (DM1) es una de las enfermedades crónicas más frecuentes de la infancia. Objetivos: Estudiar las características de los ingresos de pacientes pediátricos, diagnosticados de DM1 en nuestra comunidad autónoma en los últimos 10 años. Valorar diferencias entre las distintas provincias. Población y métodos: Pacientes menores de 14 años cuyo motivo de ingreso principal sea DM1. Se recogió: edad, sexo, motivo de ingreso, días de estancia hospitalaria, número de ingresos por paciente, número de ingresos por provincia, por día de la semana y por mes del año. Resultados: Se produjeron 1.011 ingresos, 51% varones y 49% mujeres. Edad media 8,25±3,6 años: 0-4 años 18,8%, 5-9 años 37,1%, 10-14 años 44,1%. Estancia media global 5,9±4,1 días. La mayoría de pacientes fue dado de alta a su domicilio (97,9%). El 57,2% ingresó una vez, 17,8% 2 veces (rango 1-18). El número máximo de ingresos por niño y año es de 3 ingresos en 2003 a 12 ingresos en el 2010, aunque la mediana es de 1 ingreso en los 10 años (Pc 25-75: 1-2). El principal motivo de ingreso fue el debut de la enfermedad. No existen diferencias significativas entre los distintos meses del año (p=0,7), pero sí en los días de la semana (p<0,001) con disminución de los ingresos los sábados y domingos. Existen diferencias significativas en la media de días de estancia hospitalaria entre las distintas provincias (p<0,001). El número de ingresos hospitalarios por cada 1.000 niños diabéticos varía mucho en cada provincia de un año a otro. En conjunto, la tasa de ingresos pediátricos en Castilla y León se encuentra entre 35 y 45 ingresos por cada 100 niños diabéticos. Conclusiones: La DM1 genera 0,6% del total de ingresos pediátricos de la comunidad. Existe gran variabilidad en el número de ingresos entre las diferentes provincias y años. La mayoría de los niños ingresa una sola vez, coincidiendo con el momento del debut. El número de ingresos por provincia no es proporcional a la prevalencia (p=0,4).
P1/d3-072
ADOLESCENTES Y DIABETES MELLITUS TIPO 1: PROCESO DE TRANSICIÓN ¿QUÉ SABEN NUESTROS PACIENTES SOBRE SU ENFERMEDAD? M.M. Oña Aguilera, JJ. Momblan de Cabo, JL. Gómez Llorente, MJ. Pérez Ortega, A. Bonillo Perales Hospital Torrecárdenas / Pediatría, Almería Introducción: La educación sanitaria es un pilar fundamental para un correcto control de la diabetes tipo 1 (DM1). El diabético y sus familiares deben tener conocimientos básicos, sobre todo en la adolescencia donde se asume por parte del paciente el control de su enfermedad (hasta ese momento en manos de sus padres). Además, durante el proceso de transición existe un riesgo aumentado de empeoramiento, abandono del seguimiento y complicaciones si éste no se realiza de forma adecuada. Material y métodos: El objetivo del estudio fue evaluar los conocimientos de los adolescentes sobre cuestiones básicas de diabetes antes del proceso de transición. Se realizó un estudio descriptivo de los pacientes con DM1 con edades comprendidas entre los 13 y 18 años en los que el momento de la transición a adultos estaba próximo. Se escogieron de forma aleatoria durante un periodo de tres meses a los que acudieron a la consulta de endocrinología infantil y se les entregó un cuestionario de transición disponible en nuestra web. El cuestionario consta de 20 preguntas sobre diferentes aspectos: conocimientos generales, alimentación equilibrada, insulinoterapia y controles glucémicos. Resultados: Se encuestaron a 32 pacientes (62,5% mujeres), lo que supone un 33% de nuestra población diabética adolescente. La edad media fue 15,22 ± 1,86 años. En términos generales, el 57% de las preguntas se acertaron y solo en un 7% de los casos la respuesta fue en blanco. Hubo más aciertos sobre cuestiones generales y alimentación con un 62,8% y 61,4% respectivamente frente a un 33,6% y 36,4% de fallos. Las preguntas más falladas fueron sobre controles glucémicos con 51,6% de errores. Conclusiones: En líneas generales los conocimientos básicos de nuestros pacientes sobre diabetes eran buenos, sin embargo, aspectos básicos como controles glucémicos o insulinoterapia estaban muy limitados. A pesar de que el proceso de transición se realiza entre los 14 y 18 años, es fundamental la adquisición previa por parte del adolescente de la capacidad de automanejo de su diabetes, para ello, una educación sanitaria es fundamental y la existencia de páginas web es una herramienta muy útil por el acceso a la información sanitaria.
P1/d3-073
CARACTERÍSTICAS CLÍNICO-EPIDEMIOLÓGICAS DE LOS DEBUTS DIABÉTICOS DURANTE LOS AÑOS 2002-2012 Y. Yerro Chocarro, A. Barona Ruiz, M. Ruiz del Campo, J.J. Revorio González, A. Belén Segura Serrano, M. Zabala Vélez Hospital San Pedro, Servicio de Pediatría, Logroño, La Rioja Introducción: La incidencia de diabetes tipo 1 presenta gran variabilidad geográfica y parece haber experimentado un aumento en los últimos años. Objetivos: Conocer el perfil epidemiológico de los debuts DM1 de 0-14 años atendidos durante los años 2002- 2012. Hacer una comparativa entre la primera y segunda mitad de la década (grupo 1 2002-2006 y grupo 2 2007-2012). Material y metodos: Estudio retrospectivo de 75 pacientes que debutaron en nuestro hospital en dicho periodo. Se analizaron características epidemiológicas, síntomas cardinales, presencia de cetoacidosis, niveles de HbA1c y colesterol, así como asociación con otras enfermedades autoinmunes y seguimiento posterior. Resultados: Debutaron un 58% de mujeres y un 42% de varones (p>0,05), con una mediana de edad de 8 años (rango 1-14) y predominio del debut en los meses de otoño e invierno (p>0,05). Los síntomas cardinales de duración inferior a 2 semanas se presentaron en el 50%, siendo: polidipsia 93,2%, poliuria 90,5%, pérdida de peso 60,3%, polifagia 24,3%. Presentaron cetoacidosis un 49,3%, de los cuales un 19,2% correspondieron a grado severo (pH<7,10). La celiaquía fue la enfermedad autoinmune asociada a diabetes que se encontró con mayor frencuencia (6,7%) al debut. La comparativa entre ambos grupos, no muestra diferencias significativas al debut en: número de casos, presencia de cetoacidosis, edad de presentación, nivel de glucemia y HbA1c, número de ingresos por descompensación, ni en los niveles de HbA1c a los 6 meses y al año del debut. Sí se encuentran diferencias significaticas en la presencia de hipercolesterolemia al debut, siendo mayor en el segundo grupo. Se objetiva en el segundo grupo un aumento no significativo de la presencia de anticuerpos positivos al debut (63,9% frente al 42,9%) Conclusiones: La cetoacidosis sigue siendo una forma frecuente de presentación con una incidencia en nuestra área ligeramente superior a la descrita en las series publicadas. No encontramos en nuestro medio un aumento de la incidencia de la enfermedad ni cambios en las características de presentación. |
| References |