| Rev Esp Endocrinol Pediatr 2011;2 Suppl(1):104-121 | Doi. 10.3266/RevEspEndocrinologPediatr.pre2011.May.56 |
| Diabetes |
| Sent for review: 2 May. 2011 | Accepted: 3 May. 2011 | Published: 3 May. 2011 |
| Congreso SEEP |
| Correspondence: Congreso SEEP E-mail: seep@seep |
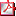 Tabla - P1d2-3-022_012_incidencia de diabetes mellitus tipo 1 en menores de 14 años_ Andalucia Tabla - P1d2-3-022_012_incidencia de diabetes mellitus tipo 1 en menores de 14 años_ Andalucia |
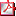 Tabla - P1d2-3-025_012_Glucagón_Minidosis Tabla - P1d2-3-025_012_Glucagón_Minidosis |
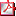 Tabla - P1d2-3-030_012_Telemedicina Diabetes Tipo 1 Tabla - P1d2-3-030_012_Telemedicina Diabetes Tipo 1 |
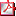 Tabla - P1d2-3-037_012_Diabetes_Neonatal_Tratamiento_Glimepirida Tabla - P1d2-3-037_012_Diabetes_Neonatal_Tratamiento_Glimepirida |
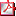 Tabla - P1d2-3-039_012_tratamiento comparativo insulina Tabla - P1d2-3-039_012_tratamiento comparativo insulina |
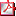 Tabla - P1d2-3-048_012_resumen largo 1 Tabla - P1d2-3-048_012_resumen largo 1 |
|
|
P1/d2-3-021 DEBUT DE DIABETES MELLITUS TIPO 1 Y CALCITIOL SÉRICO: ATENCIÓN A LOS NIÑOS PEQUEÑOS. M.F. Rivas Crespo, L. Miñones Suárez.
Hospital Universitario Central de Asturias, Oviedo.
Introducción: La vitamina D es un regulador inmunológico cuya deficiencia pudiera jugar un papel en la patogenia de la diabetes mellitus tipo 1 (DM1). La alta incidencia de niños menores de 6 años entre los nuevos diagnósticos de DM1 suscita el estudio de la posible asociación entre ambos hechos.
Métodos: Estudiamos el calcitiol sérico (25OHD) en los últimos 26 debut diabéticos en nuestro centro, comparándolos con un grupo control de 254 niños sanos (ajustado por edad, sexo y estación anual) investigando, su relación con los datos más relevantes de su debut.
Resultados: El grupo DM1 (15 varones), de 6,85 años de edad (rango: 1,05-13,44), tiene once casos (42%) menores de 6 años. Once niños (42%) se diagnosticaron en época estival; y los 16 restantes a lo largo del periodo ‘no estival’ cantábrico, de escasa irradiación solar. El 25OHD de este grupo es menor que el del grupo control (23,7±6,0 vs. 28,5±9,7ng/ml; p<0,001); aunque con influencia estacional determinante: Sin diferencias en temporada ‘no estival’ (DM1: 21,4±4,9; control: 24,2±7,3ng/ml; p>0,05), el periodo estival determina las diferencias (DM1: 27,3±5,9 vs. control: 34,1±9,6 ng/ml; p< 0,01).
Los niños <6 a. control tienen 25OHD superior a los ≥ 6 a. (31,1±10,4 vs. 26,2±8,5 ng/ml; p<0,001), aunque en el grupo DM1 no es así (25,7 ± 9,1 vs. 23,6 ± 5,9 ng/ml; p>0,05). La diferencia global entre los niños <6a. DM1 y controles, significativa (p<0,05), se debe a la elevación de 10 ng/ml de estos últimos en verano (DM1: 25,3±6,9 vs. controles: 36,6±10,5 ng/ml; p<0,05). Entre casos ≥ 6 a. no hay diferencias; tampoco entre sexos.
Es deficiente (25OHD ≤ 20ng/ml) el 42% de los DM1 (19% de los controles); si son <6a. en invierno, lo son el 67% (el 28% de los controles). No hallamos correlación de la 25OHD con anticuerpos, sintomatología, intensidad de acidosis ni pérdida aguda de peso. La HbA1c aparenta correlación positiva, pero sin significación.
Conclusiones: Los pacientes en debut de DM1, tienen 25OHD anormalmente baja, especialmente en <6 a. y en verano (probable escasa exposición solar). La incidencia de déficit vitamínico es el doble que en los sanos, llegando a 2/3 en invierno.
P1/D2-3-022 INCIDENCIA DE DIABETES MELLITUS TIPO 1 EN MENORES DE 14 AÑOS EN ANDALUCÍA (2000-2009). A.L. Gómez Gila, J.P. López-Siguero y Grupo Andaluz de Diabetes Infantil (GADI).
HU Carlos Haya y red hospitalaria Andalucía, Sevilla. La diabetes mellitus tipo 1 (DM1) es una de las enfermedades crónicas más prevalentes de la edad pediátrica y su incidencia parece estar en aumento.
Objetivos: 1. Conocer la incidencia de DM1 en menores de 14 años en nuestra Comunidad. 2. Conocer su distribución por edades. 3. Prevalencia de cetoacidosis (CAD) como forma de comienzo de la enfermedad.
Material y Método: Registro hospitalario prospectivo de nuevos casos de DM1 en menores de 14 años entre los años 2000 y 2009 en todos los hospitales de la Comunidad y envío a una base de datos centralizada.
Se analizan la edad al diagnóstico, el sexo y si debuta en CAD o no.
Resultados: Se han registrado 2.476 nuevos casos (1.282 niños), con una edad media de 8.12 +/-3.62 años. La incidencia media en ese periodo ha sido de 20,76/100.000 niños menores de 14 años /año. La distribución por edades aparece en la tabla 1:
750 debutaron en CAD, lo cual supone un 30,29% de los casos.
Conclusiones: 1. La incidencia de DM1 en menores de 14 años es elevada en nuestra Comunidad y superior a la publicada para España en registros internacionales. 2. La incidencia en menores de 5 años es similar a la publicada como total (0-14 años) en otros estudios. 3. La frecuencia de CAD como forma de comienzo continúa siendo elevada y permanece estable a lo largo de la década.
P1/d2-3-023 INCIDENCIA Y CARACTERÍSTICAS CLÍNICAS DE LOS NUEVOS CASOS DE DIABETES MELLITUS TIPO 1 EN GALICIA: AÑOS 2001-2010. J. Barreiro Conde(1), C. Heredia (1), A. Pavón(2), P. Lazaro(3), JL Chamorro(4), P. Fariña(5), MM Rodicio(6), A. Cepedano(7), M. Santos(8), I. Quintela(9), L. Rey Cordo(4), P. Cabanas (1), MJ Pita(10), M. Rodríguez(11)
Grupo de Diabetes Infantil de Galicia: (1) H. Clínico Universitario de Santiago, (2) H. Provincial. Pontevedra, (3) H. Materno Infantil Teresa Herrera. A Coruña,
Objetivo: Conocer la incidencia, características clínicas y analíticas de los niños que ingresaron en Hospitales de la Comunidad Gallega (Sergas) en el periodo 2001-2010.
Pacientes y Métodos: Se incluyeron todos los niños, de 0 a 14 años, que ingresaron desde el 1 de enero del 2001 hasta 31 de diciembre del 2010 y con criterios de diabetes tipo 1. El protocolo incluía: edad, sexo, procedencia, antecedentes personales y familiares de patología autoinmune, síntomas previos al debut y duración, parámetros bioquímicos: glucemia, HbA1c y criterios de cetoacidosis.
Resultados: Se diagnosticaron 559 casos y la distribución es 44,3% niñas (248 casos) y 55,6 niños (311 casos). Por edad: a) 0-4 años: 151 (27,1%), media de 2,7 años (rango: 8 meses- 4,9 años); b)5-9 años: 179 (32,0%) media de 7,5 años (5,1-9,9 años) y c)10-14 años, 224 (40,8%), edad media 11,7 años (10,2-14,8). Diecinueve presentan celiaquía (3,3%) y quince tiroiditis autoinmune, 6 con hipofunción. Antecedentes familiares, 31 tienen un familiar de primer grado con DMt1 y DMt2 16 pacientes; 161 pacientes tienen familiares de 2º grado con DMt1 o DMt2. La incidencia supone 17.2/100.000/año. El 72.7% de los pacientes tenían al menos un anticuerpo positivo (AAI, GAD, ICA y IA2).
a)Grupo 0-4 años: El tiempo medio de debut: 14,7 días (1-24 días). Síntomas previos: poliuria y polidipsia 97,6%, nicturia o enuresis 75,4%, pérdida de peso 68,5% y polifagia 32,5%. Glucemia 475 mg/dl, HbA1c 8,9% y CAD en 34,4% (52 casos). b)Grupo 5-9 años: el tiempo medio de debut: 24,6 días (2-68). Síntomas más frecuentes son: poliuria 96,4%, polidipsia 94,9%, pérdida de peso 76%, enuresis 59% y polifagia 55%. Glucemia 386,3mg/dl, HbA1c10,9 %, CAD 29,6% (53 casos). c)Grupo 10 a 14: el tiempo medio de debut: 28,7 días (3-120). Síntomas que destacan son polidipsia 100%, poliuria 97%, pérdida de peso 87% y polifagia 64%. Glucemia 536,4mg/dl, HbA1c 11,8% y CAD 24,1% (54 pacientes).
Conclusiones: Mayor incidencia en los de 10 a 14 años. Un tercio fueron diagnosticados en CAD. Los síntomas más frecuentes son polidipsia, poliuria y pérdida de peso. La incidencia se mantuvo estable a lo largo de los diez años. P1/d2-3-024 PERFIL METABOLÓMICO EN PACIENTES PREPUBERALES CON DIABETES MELLITUS TIPO 1. J. Guerrero Fernández(1), I. González Casado (1), C. Barbas Arribas (2), E. Ibáñez Ezequiel (3), F. J. Señorans Rodríguez (4), R. Gracia Bouthelier (1)
(1) Servicio de Endocrinología Pediátrica. Hospital Infantil La Paz. Madrid, (2) Facultad de Farmacia. Universidad San Pablo CEU. Boadilla del Monte (Madrid), (3) Departamento de Bioactividad y Análisis de Alimentos. Instituto de Investigación en Ciencias de la Alimentación (CIAL-CSIC). Madrid (4) Sección Departamental de Ciencias de la Alimentación. Facultad de Ciencias (UAM), Madrid.
Se conocen bien los efectos de la hiperglucemia sobre los perfiles oxidativo y lipídico en pacientes con Diabetes Mellitus, así como el influjo de éstos sobre las complicaciones microvasculares. Los avances en metabolómica en otros terrenos, sin embargo, podrían ampliar nuestros conocimientos en este complejo proceso fisiopatológico.
Objetivo: El presente trabajo pretende ampliar el conocimiento de nuevos metabolitos diferenciadores mediante el empleo de técnicas metabolómicas en pacientes pediátricos con Diabetes Mellitus tipo 1 (DM1) comparados con controles sanos (CS).
Material y Métodos: La población de estudio se compone de 50 pacientes prepuberales con edades comprendidas entre 6 y 10 años de edad, y ha sido dividida en 2 grupos (16 CS y 34 DM1). Se recogen los siguientes datos: evolución de la diabetes, HbA1C, microalbuminuria, perfil lipídico y perfil oxidativo (vitamina E plasmática, 8-isoprostano en orina y Tbars), y se evalúa el perfil metabolómico en orina mediante electroforesis capilar con detector de ultravioleta, y en plasma mediante un espectrómetro de masas de resonancia ión ciclotrón (FT-ICRMS) dotado de un sistema de ionización por electrospray.
El estudio metabolómico se continúa con la propuesta de los compuestos candidatos, posibles responsables de las diferencias de dicho perfil entre CS y DM1.
Resultados: No se obtienen diferencias significativas entre ambos grupos para microalbuminuria, perfil oxidativo y lipídico. El perfil metabolómico en orina muestra metabolitos diferenciadores de ambos grupos (CS y DM1). Asimismo, el perfil metabolómico en plasma, tanto en modo negativo como en modo positivo, muestra diferencias significativas entre ambos grupos.
A continuación, los compuestos candidatos sugeridos a partir de las masas obtenidas en plasma han permitido concluir que deben tratarse de metabolitos diferenciadores que derivan, en su mayoría, del metabolismo y la oxidación de los ácidos grasos como el ácido 5-tetradecenoico, el hidroxieicosatrienoico y el hexadecadienoico, entre otros.
Conclusiones: El análisis de los perfiles metabólicos está demostrando ser capaz de detectar cambios más sutiles que los detectados por los marcadores clásicos, asociados estos últimos, muchas veces, a estadios más avanzados de la Diabetes Mellitus.
P1/d2-3-025 MINIDOSIS DE GLUCAGÓN: RECURSO EFICAZ QUE EVITA HOSPITALIZACIONES A PACIENTES DIABÉTICOS TIPO 1 Y CONVIENE INCORPORAR A SU INTRUCCIÓN PARA EL AUTOCONTROL. M.T. Jiménez Busselo(1), J. Aragó Domingo (1), P. Calero Navarro (2).
(1) Hospital Infantil La Fe, Valencia; (2) Centro de Atención Primaria Tendetes, Valencia.
Objetivo: Medir la eficacia y seguridad de la administración de Minidosis de Glucagón (mdGCG) subcutáneas en Urgencias Pediátricas (UP) a niños diabéticos insulino-dependientes que se presentan con normoglucemia decreciente o hipoglucemia asintomática secundaria a gastroenteritis aguda y/o vómitos persistentes; además, valorar si el uso de Ondansetrón sublingual (OSsl), iniciado en nuestra Unidad en 2009, influyó en los resultados.
Método: Estudio analítico, observacional, longitudinal y retrospectivo (años 2004-2010) de la evolución seguida por los pacientes diabéticos insulinizados que acudieron a nuestras Urgencias por vómitos agudos reiterados y persistentes, con o sin diarreas, presentando normoglucemias descendentes o hipoglucemia. Fueron separados en dos cohortes en función de que hubieran recibido (grupo A) o no (grupo B) tratamiento con mdGCG (10 µg por cada año de edad y dosis - mínima 20 µg y máxima 150 µg - repitiendo, si se precisaba, a los 30’ y 60’-90’), pauta iniciada en nuestra Unidad en junio de 2008. Sus evoluciones fueron comparadas, teniendo como variable principal a medir, el índice de ingresos y, además, su estancia media hospitalaria y el índice de fluidoterapias intravenosas (FTiv).
Resultados: 7 pacientes fueron incluidos en el grupo A (3 recibieron 2 mdGCG y 4 OSsl) y 21 en el grupo B (7 de éstos fueron atendidos entre 2009-2010: 2 recibieron OSsl y 1 Domperidona. La valoración basal y el análisis de resultados se exponen en tablas 1 y 2 respectivamente.
Conclusiones: El uso de mdGCG es muy eficaz en el manejo de situaciones clínicas como la descrita: a) rescata a los pacientes del riesgo de hipoglucemia; b) casi siempre evita la necesidad de FTiv y la hospitalización; c) acorta la estancia hospitalaria sin incremento de los vómitos. La administracióin de OSsl en pacientes que no recibieron mdGCG en ningún caso contribuyó a disuadir al facultativo de indicar FTiv e ingreso. Es muy recomendable instruir a familiares y pacientes respecto a este recurso, incorporándolo a su educacón diabetológica para el autocontrol.
P1/d2-3-026 HIPERINSULINISMO EN LA EDAD PEDIÁTRICA: REVISIÓN DE 20 CASOS. A. Navarro Ruiz, M. Mas Mato, M. Clemente León, M. Gussinyé Canyadell, M.A. Albisu Aparicio, A. Carrascosa Lezcano.
Hospital Vall d’Hebron, Barcelona.
Introducción: El hiperinsulinismo congénito es la causa más común de hipoglucemia persistente en el primer año de vida. Presenta heterogenicidad clínica y genética. Su importancia radica en el elevado riesgo de daño neurológico irreversible al que puede asociarse. El tratamiento de las formas neonatales graves con afectación difusa, que no responden al tratamiento médico, es controvertido.
Pacientes y Métodos: Estudio descriptivo retrospectivo mediante la revisión sistemática de historias clínicas de pacientes diagnosticados de hiperinsulinismo en el Servicio de Endocrinología Pediátrica de un hospital terciario en los últimos 11 años; n=20, 12 varones.
Objetivos: Describir las características diagnósticas, estudio etiológico y evolución de los pacientes diagnosticados de hiperinsulinismo congénito.
Resultados: Edad media actual 7.1 años (0.8-10.7). Diagnosticados en periodo neonatal 13 casos (1-15 días de vida) y 7 durante la lactancia (1-7.5 meses). Glucemia media al diagnóstico 29.3 mg/dl (16-42), insulinemia media en hipoglucemia 14 mcU/mL (2.3-70.2), sólo 1 hiperamoniemia asociada. 4 pacientes leucinsensibles.
Tratamiento: Todos salvo 1 tratados inicialmente con diazóxido (dosis media inicial 14.6 mg/kg/día), 8/19 buena respuesta. Los no respondedores recibieron: nifedipino (n=3) y somatostatina (n=5). 2 casos enterocolitis necrotizante: 1 neonato con nifedipino, 1 somatostatina. Tratamiento actual: enteral nocturna contínua (n=3),diazóxido (n=1). PET realizada en 2 casos (focal y focal-difuso). 3 pacientes pancreatectomizados (1 focal, 2 difuso).
Estudio genético: 76% (n=13/17) mutación en gen ABCC8 (SUR1): 8 heterocigosis (2 leucinsensibles), 5 homocigosis; en 4 no se detectó mutación en ABCC8, KCNJ11, GLUD1 ni GCK. 1 paciente pendiente de resultado, 2 no realizado.
Evolución: Peso a los 12 meses +1.42DE (+4.32,–3.31); a los 6 años (n=8) +2.23 DE (–0.68,+6.19). Secuelas en 4 casos: 2 por cirugía (diabetes y esteatorrea), 1 convulsiones y 1 diabetes en obeso. Exitus en 2 casos por enfermedad intercurrente (shock cardiogénico y candidiasis sistémica). Evolución del metabolismo hidrocarbonado en no pancreatectomizados: 76.5% (n=13) normoglucemia, 17.6% (n=3) hiperglucemias postprandiales y 1 caso hiper/hipoglucemias.
Conclusiones: El diagnóstico y tratamiento precoz del hiperinsulinismo es fundamental para evitar alteraciones neurológicas posteriores. El tratamiento médico conservador muestra buena respuesta sin presentar las secuelas derivadas de la cirugía.
P1/d2-3-027 INICIO INUSUALMENTE PRECOZ DE DIABETES MODY-3 CONDICIONADO POR LA OBESIDAD. E. Martín Campagne(1), C. Roa Llamazares (2), M.J. Ballester Herrera (1), E. Palomo Atance (1).
(1) Hospital General Ciudad Real. Endocrinología Pediátrica. Ciudad Real; (2) Hospital Santa Bárbara. Endocrinología y Nutrición. Puertollano, Ciudad Real. Introducción: La incidencia de diabetes, tanto tipo 1 como tipo 2, en la población infanto-juvenil ha aumentado en los últimos años. Este incremento ha ocurrido paralelamente al aumento de la obesidad. La hipótesis del acelerador considera el sobrepeso como elemento clave en la fisiopatología de los dos tipos de diabetes. Ambas constituirían una misma entidad cuya presentación en el tiempo dependería de la susceptibilidad genética. La resistencia insulínica y la hiperglucemia asociadas a la obesidad favorecen la glucotoxicidad de la célula ß y la consecuente insulinopenia. Las diabetes monogénicas (MODY) cursan con disfunción de la célula ß e insulinopenia y raramente asocian obesidad y resistencia insulínica. Presentamos el caso de un niño obeso con diagnóstico de MODY-3 a los 6 años y medio, una edad inusualmente precoz.
Caso clínico: Niño de 6 años y medio que consulta por obesidad. Antecedentes personales: Embarazo 39+5 semanas E.G. con diabetes materna. Cesárea por macrosomía. Peso RN: 3.840 g (P90). Longitud RN: 50 cm. (P50), PC RN: 35 cm. (P50). No enfermedades previas. Antecedentes familiares: Padre con sobrepeso. Madre con sobrepeso y diabetes en tratamiento insulínico desde los 14 años, con reciente diagnóstico genético de MODY-3. Exploración física: Peso: 44,100 Kg. Talla: 130,5 cm. IMC: 25,9% (>>P97). TA: 120/80. Acantosis nigricans. Resto normal. Tanner 1. Exploraciones complementarias: Hormonas tiroideas normales. Hipercolesterolemia. HbA1c: 6,5%. SOG: Glucosa (mg/dl) a 0’: 120, 30’: 205, 60’: 202, 120’: 323. Insulina (UI/ml) a 0’: 8,8, 30’: 17,2, 60’: 15,3, 120’: 17,5. Anticuerpos anti-GAD, anti-IA2, antiinsulina: negativos. Péptido C: 1,2 ng/ml. Estudio genético: mutación V133M en heterocigosis en el gen HNF-1α (exón 2). Evolución: a pesar de tratamiento higiénico-dietético, a los 8 años, con IMC de 24,3% y HbA1c de 7% se pauta glibenclamida 2,5 mg/24 horas. A los 2 meses presenta IMC de 26,4% y HbA1c de 5,6%.
Discusión: En nuestro paciente, los factores que influyen en un comienzo más precoz de la diabetes son: herencia materna con diagnóstico pregestacional, exposición a hiperglucemia intraútero y tipo de mutación. En la exploración destaca un signo de insulinoresistencia, la acantosis nigricans. Aparte de los otros factores, la resistencia insulínica asociada a la obesidad puede haber acelerado la disfunción de la célula ß, condicionando un inicio tan temprano de la diabetes.
P1/d2-3-028 CETOACIDOSIS DIABÉTICA SEVERA AL DEBUT TRATADA EN UNA SALA DE PEDIATRÍA. ¿RIESGO U OPORTUNIDAD?. F. Calvo Rigual, G. Pedrón Marzal, R. Rey Simón, B. Pérez García, M. García Peris.
Hospital Lluís Alcanyís. Servicio de Pediatría. Unidad de Diabetes. Xàtiva, Valencia.
Introducción: En los Hospitales Comarcales no se dispone de camas de UCI pediátrica, y el tratamiento de las cetoacidosis se hace frecuentemente en sala. Se describe la experiencia en el tratamiento de estos enfermos, problemas y resultados.
Material y Métodos: Todos los casos de cetoacidosis diabética severa (pH al ingreso <7.10 o bicarbonato menor de 5) al debut tratados en los últimos 25 años en un Hospital Comarcal, con perfusión IV de insulina, y siguiendo los protocolos habituales de manejo. Variables estudiadas: datos demográficos, clínicos y bioquímicos al ingreso, evolución y complicaciones.
Resultados: Once niños entre 2 y 14 años de edad (mediana de 7 años) tratados en una sala de pediatría por cetoacidosis severa (10% de los debuts) entre los años 1985 y 2010.
Los síntomas al ingreso estaban presentes desde 10 días antes (rango 4-60). Escala de Glasgow de 13 (rango 9-15). Deshidratación del 10% (rango 5-15%), concordante hemoconcentración (hematocrito de 46.1 + 5.3). Glucosa al ingreso de 513 mg% (rango 369-1068), pH de 7.01 + 0.07 y bicarbonato de 5.17 + 1.98.
El tratamiento con infusión de insulina se mantuvo durante 19 horas (rango 10-32), y recibieron una media de fluidos las primeras 24 horas de 114 + 28 ml/kg. El tiempo de descenso de glucosa hasta 250 mg% fue de 5 horas (rango 2-16), y el de corrección de la acidosis, de 14 horas (rango, 4-26). Estancia media de 6 días (rango 5-13).
Ningún caso precisó traslado a centro terciario, y una niña requirió ingreso en UCI local por problema quirúrgico. No hubo exitus ni casos de edema cerebral, y las complicaciones fueron leves (2 hipokaliemias).
Conclusiones: Las cetoacidosis severas que no requieran técnicas propias de Unidades de Cuidados Intensivos (ventilación mecánica, presión venosa central, monitorización de presión intracraneal, etc), pueden ser manejadas en una sala pediátrica, siempre que se garantice un control médico y de enfermería continuo, una monitorización constante, y un manejo correcto de las pautas habituales. El tratamiento en sala de un hospital comarcal permite establecer desde el inicio un vínculo terapéutico con el paciente y la familia.
P1/D2-3-029 TRATAMIENTO CON SULFONILUREAS EN UN CASO DE DIABETES NEONATAL. C. del Castillo Villaescusa(1), S. Pons Morales (1), A. Navarro Ruiz (1), M. Vega Senra (1), L. Castaño González (2), P. Codoñer Franch (1).
(1) Hospital Dr. Peset. Valencia, (2) Hospital de Cruces, Bilbao.
Lactante de 3 meses y medio traída a urgencias por fiebre y somnolencia excesiva en las últimas 8 horas. Asociaba cuadro catarral y una ingesta abundante junto con diuresis aumentada. No otros síntomas. Glucemia de 656 mg/dl, cetonuria 50 mg/dl, pH 7.30, bicarbonato 14.7 mEq/l. Antecedentes familiares: tío paterno DM1. Antecedentes personales: EG 39 semanas, parto provocado por sospecha RCIU con pérdida de líquido amniótico. PEG (peso al nacimiento 2.420 gr, longitud 47.5 cm). Madre fumadora durante la gestación.
Exploración: Peso 4.740 gr (
Evolución: Diagnosticada inicialmente de DM1 y tratada con insulina, primero NPH y regular diluídas y posteriormente sustitución por análogos. Anticuerpos antipancreáticos negativos. HbA1c al debut 12,5% con insulina <2mU/ml y péptido C <0.5ng/ml. Durante su evolución presentó hipoglucemias frecuentes con gran variabilidad diaria y HbA1c >8% de forma persistente. Asocia desde los 15 meses un trastorno generalizado del desarrollo afectando sobre todo a las áreas del lenguaje, con estudio de EEG, cartografía cerebral y PEA que muestran inmadurez bioeléctrica cerebral con moderada afectación de la capacidad de atención. RNM a los 5 y 8 años presentan focos subcorticales frontales en relación a probables lesiones hipóxico isquémicas crónicas. A los 8 años ante la sospecha de diabetes neonatal persistente (DNP) se realiza estudio genético donde se observa mutación de novo en el gen de la subunidad Kir 6.2 de los canales de potasio (KCNJ11). Se inicia sustitución de insulina por sulfonilureas (SU), según protocolo de la Unidad de Investigación de Endocrinología del Hospital de Cruces. Dosis de glibenclamida creciente hasta 0.5 mg/kg/día y posteriormente estabilización en 0.16 mg/kg/día, con valoraciones clínicas y metabólicas a los dos y seis meses que muestran una respuesta favorable. No precisa insulina salvo en momentos puntuales de estrés por enfermedad y existe una mejoría en sus capacidades y desarrollo intelectual.
Conclusiones: Destacar la importancia del diagnóstico genético de la DNP ya que el tratamiento con SU no sólo puede mejorar el control metabólico sino también el trastorno neurológico que algunos pacientes presentan.
P1/d2-3-030 INTRODUCCIÓN DE TELEMEDICINA EN EL SEGUIMIENTO DE PACIENTES PEDIÁTRICOS CON DIABETES MELLITUS TIPO 1. P. Ruiz Ocaña, R. Corral Merino, J.L. Lechuga Campoy, A.M. Lechuga Sancho.
Hospital Universitario Puerta del Mar, Cádiz.
Introducción: La telemedicina es un recurso tecnológico que facilita la optimización de la atención en salud, ahorrando tiempo, rebajando costes y aumentando la accesibilidad. Para el adecuado control de la Diabetes Mellitus tipo 1 (DM1) es preciso una buena accesibilidad y comunicación, así como la formación continuada de los pacientes por lo que la introducción de herramientas de telemedicina en este ámbito podría ser de gran utilidad.
Objetivo: Evaluar si el empleo de la consulta virtual mediante correo electrónico, repercute sobre el control metabólico en la población pediátrica afecta de DM1 en seguimiento en nuestro Hospital.
Material y Métodos: Se oferta a todos los pacientes (n=87) y/o sus cuidadores, la posibilidad de enviar sus controles glucémicos por correo electrónico entre las revisiones presenciales. Se divide la muestra en 3 grupos de edad según los objetivos de HbA1c (ver tabla). En cada grupo diferenciamos entre pacientes que envían controles por correo (“SÍ”) y los que no envían (“NO”). Se comparan los niveles de Hemoglobina Glicosilada (HbA1c) capilar antes y tras 6 meses de la consulta virtual.
Resultados: Son los pacientes con peor control metabólico en cada grupo etario los que nos envían los controles por correo electrónico. El grupo de pacientes que envía controles tiende a disminuir la HbA1c a lo largo de los 6 meses, excepto en el grupo de 0 a 6 años, que la mantiene estable.
Conclusiones: La telemedicina es una herramienta útil para el seguimiento de los pacientes con DM1 debido a su accesibilidad y bajo coste, mejorando el control glucémico bien respecto al de partida o en relación con los que no la utilizan. Este recurso podría ayudar a reducir el número de consultas médicas presenciales, y potencialmente el número de hospitalizaciones, visitas a urgencias y días de hospitalización.
P1/d2-3-031 MUTACIÓN DIABETES MODY 2 y MODY 3 EN LA MISMA FAMILIA. M. Alija Merillas(1), P. Sevilla Ramos (1), M.P. López Garrido (2), S. Herranz Gil (1), N. López Andrés , J.M. Jiménez Bustos (1).
(1) Hospital Universitario de Guadalajara. Universidad de Alcalá de Henares; (2) Laboratorio de Genética. Facultad de Medicina de Albacete, Guadalajara.
Niño de 12 años y 6 meses de edad y niña de 11 años y 2 meses en estudio por hiperglucemias en ayunas (103 mg/dl, 109 mg/dl respectivamente).
Antecedentes familiares: Abuelos maternos, Abuelo paterno, 2 tíos paternos, dos tíos maternos, padre y hermano con Diabetes Mellitus tipo II.
Antecedentes personales de ambos: Sin interés. Niño 12,6 años. Peso 43.400 Kg. (P50), talla 157 cm (P75), IMC: 17.6. Estadio puberal Tanner 2, niña 11,2 años Peso 35.7 Kg. (P10-25), talla 143 cm (P10-25), IMC: 17.5.Exploraciones complementarias: Prueba de Tolerancia Oral a Glucosa: a los 120 minutos glucemia de 131 mg/dl y 109 mg/dl y basales de 83 y 82 mg/dl. Estudio prediabetes (cetonuria y glucosuria negativo, péptido C 1 ng/ml, Hb A1c 5.5 y 5.4%, Ac. Negativos) Estudio genético ambos hermanos: mutación c.-137_-131 dupTGGGGGT en heterocigosis en la región promotora del gen HNF 1 α. MODY 3. El padre y el hermano mayor presentan 2 mutaciones: en el exón 2 del gen GCK Y61X (Mody 2 ) y c.-154_-160dupTGGGGGT en heterocigosis en la región promotora del gen HNF1α ( MOdy 3). Estudio genético de la madre normal. El 2º hermano mutación Mody 2 de la familia, 3º hermana mutación Mody 3. Conclusiones: Es muy infrecuente compartir mutación para Mody 2 y 3, en el mismo individuo y familia. La presencia de una mutación no descarta una segunda.
P1/d2-3-032 CAMPAÑA DE SENSIBILIZACIÓN SOCIAL: “CONOCE LOS SÍNTOMAS DE LA DIABETES” - PREVENIR EL DIAGNÓSTICO DE DIABETES EN CETOACIDOSIS. V. Salaverría Fernández.
Fundación para la Diabetes, Madrid.
Introducción: Según datos de la Sociedad Española de Endocrinología Pediátrica (SEEP), el 39.5% de los 1.169 debuts en diabetes en niños de 0 y 15 años, producidos entre 2004 y 2008, fue con cetoacidosis. La situación es más grave cuanto menos edad tienen los niños ya que debutan con cetoacidosis el 51,7% de los menores de 5 años y el 69% de los menores de 2 años. Debido a que el debut en diabetes tipo 1 (DM1) con cetoacidosis representa la principal causa de mortalidad en niños con diabetes, la Fundación para la Diabetes y la SEEP con la colaboración del Consejo General de Colegios Oficiales de Farmacéuticos inician en torno al Día Mundial de la Diabetes la campaña de sensibilización “Conoce los síntomas de la diabetes”.
Objetivos: - Informar a la población de los síntomas característicos del debut en DM1. - Informar a familiares de niños y adolescentes los síntomas al debutar con DM1. - Recordar a los profesionales sanitarios y farmacéuticos los síntomas del debut en DM1. - Reducir los casos de debuts en cetoacidosis en España.
Materiales y Métodos: • Póster en dos tamaños • Díptico informativo El 11 de noviembre de 2010 se celebra rueda de prensa para dar a conocer la campaña y se crea sitio Web con toda la información de la campaña: www.fundaciondiabetes.org
Resultados: De noviembre de 2010 a 8 de febrero de 2011: - Distribución de 21.000 póster y 42.000 dípticos informativos en farmacias a través de 54 Colegios Oficiales de Farmacéuticos españoles. - Distribución de 6.000 póster en consultas de pediatría y endocrinología pediátrica. - Casi un centenar de impactos en prensa escrita, y audiovisual. - Más de 8.186 páginas vistas del sitio Web creado para la campaña y difusión en redes sociales. - Difusión de campaña en Ministerio de Sanidad y Consejerías de Sanidad.
Conclusiones: Los canales elegidos para realizar la difusión de la campaña permiten llegar directamente al público objetivo, y cuenta con el apoyo de profesionales que pueden ayudar a identificar el debut en diabetes, con el principal objetivo de reducir los casos de cetoacidosis en España.
P1/d2-3-033 MUTACIONES EN EL GEN ABCC8: DIABETES NEONATAL (DN) E HIPERINSULINISMO CONGÉNITO (HIC). G.M. Lou Francés(1), P. Díaz Fernández (1), V. Rebage Moisés (2), L. Castaño González (3), G. Pérez de Nanclares (3), M. Rodríguez Rigual (1).
(1) Unidad de Diabetes Infantil. Hospital Universitario Miguel Servet. Zaragoza. (2) Unidad de Neonatología. H. U. Miguel Servet. Zaragoza. (3) Hospital de Cruces. Vizcaya.
Introducción: Mutaciones del gen ABCC8 (codifica la subunidad SUR1 del canal de KATP), dependiendo del carácter activante o inactivante, pueden originar DN o HIC, respectivamente. La DN se define como hiperglicemia en los primeros seis meses de vida, en ausencia de autoinmunidad pancreática, precisando insulinoterapia durante al menos 15 días. El hiperinsulinismo congénito (HIC) neonatal se caracteriza por un cociente insulina/glucosa (I/G) próximo a 0.5 y es la causa más frecuente de hipoglucemia persistente en recién nacidos y en los primeros meses de vida.
Objetivos: Describir el tratamiento, evolución y genética de dos casos con mutaciones diferentes en el gen ABCC8.
Material y Métodos: Presentamos un caso de DN transitoria tratado mediante infusión subcutánea continua de insulina (ISCI). Y un caso de HIC tratado con diazóxido, con evolución hacia una diabetes hipoinsulínica. Se hizo el estudio genético de los pacientes y familiares directos.
Resultados: Caso 1 (DN): PRN 2.900 g. Diagnosticado a los 40 días con cetoacidosis: pH 7.26, glucemia 1.026 mg/dl. Insulina 2 mcU/ml, péptido C 0.64 ng/ml, acs. antiGAD 0.2 U/ml y HbA1c 8.2%. La secuenciación del gen ABCC8 muestra en el paciente y en su padre mutación en heterozigosis: Glu1506Gly, exón 37. La ISCI logró un excelente control metabólico (HbA1c 6%) y remitió a los 7 meses.
Caso 2 (HIC): PRN 4.180g. Aspecto macrosómico. A las dos horas de vida se detecta hipoglucemia 15 mg/dl con insulina 59 microUI/ml. Cociente I/G 3.97. Ausencia de cuerpos cetónicos y relación ácidos grasos libres/cuerpos cetónicos elevada. El estudio genético detectó mutación de novo en heterozigosis: Thr1515Ala, exón 37. Inicialmente presenta buena respuesta a diazóxido, del cual logra prescindir intermitentemente. A los cinco años presenta hiperglicemias y la SOG confirma evolución a diabetes hipoinsulínica.
Conclusiones: Mutaciones en el gen ABCC8 pueden tener una expresión clínica diferente.
En la DN la ISCI es un instrumento terapéutico que permite un control efectivo y sencillo.
Mutaciones inactivantes en los canales de potasio pueden determinar a largo plazo una pérdida progresiva de la masa de células beta por posible apoptosis, por ello se debe controlar la posible evolución a diabetes en estos pacientes.
P1/d2-3-034 DIABETES MELLITUS Y SÍNDROMES GENÉTICOS ASOCIADOS. UN MODELO ÚNICO PARA EL CONOCIMIENTO DE LOS MECANISMOS GENÉTICOS IMPLICADOS EN ESTA ENFERMEDAD. C. Navarro Moreno (1), M.R. Benavides Román (2), F. Cañabate Reche (2), A. Vicente Pintor (2), F. Vela Enriquez (2), M. Mohmed Ahmed. Almería.
(1) Hospital Universitario de Fuenlabrada-1. Fuenlabrada-1, Madrid (2) Empresa Pública Hospital de Poniente-2, El Ejido-2.
Existen distintos síndromes genéticos asociados a la diabetes mellitus (DM). Esta asociación es poco frecuente, pero aporta información única para estudiar las bases genéticas del metabolismo hidrocarbonato.
Caso clínico: Niña de 2 años y 4 meses con poliuria, polidipsia y estancamiento ponderal desde hace dos semanas. Sin antecedentes de interés.
Exploración física: Peso: 8’100 kg (-3’6DS), talla: 77’5 cm (-3’8DS). Mal estado general, respiración acidótica y mucosas secas. Leve estupor. Fenotipo peculiar, con pabellones auriculares antevertidos y de implantación baja. Exploraciones complementarias: - Bioquímica: glucemia 682 mg/dl, sodio 125 mEq/l, potasio 5’7 mEq/l, triglicéridos 242 mg/dl, colesterol 213 mg/dl. - Gasometría capilar: ph 7’13, pCO2 20 mmHg, HCO3 6’7 mmol/L, EB -20’6 mmol/L. - Glucosuria y cetonuria. - Radiografía de tórax normal. - HbA1C 11’1%. - Péptido C 0’25 ng/ml (0’90-4 ng/ml). - Anticuerpos de DM: negativos. - HLA clase II: positivo un alelo protector de DM (HLA DQA1*0102), y los de susceptibilidad negativos. Se diagnostica debut de DM tipo 1B con cetoacidosis diabética, y se estudia la talla baja asociada. Se descartan fibrosis quística y celiaquía; función tiroidea, IGF-1 e IGFBP-3 normales; y el cariotipo diagnostica síndrome de Turner (ST) (isocromosoma pseudodicéntrico X de brazo largos, con sexo cromosómico femenino (46,X,psuidic(X)(p11.2)[15]).
Conclusiones: Hay sólo 4 casos descritos de ST asociado a DM tipo 1, siendo éste el de aparición más precoz.
Esto permite investigar mecanismos de destrucción de las células ß al margen de la autoinmunidad. Deben existir genes en el cromosoma X involucrados en la función de estas células. Se ha observado relación entre enfermedades metabólicas en el ST y la presencia de un isocromosoma del brazo largo del cromosoma X, que podía deberse a la haploinsuficiencia de genes en el brazo corto, o a la sobreexpresión de genes en el brazo largo que escaparían a la inactivación, esta afirmación la apoya el hecho de que exista también mayor incidencia de DM, el síndrome de Klinefelter (47XXY).
P1/d2-3-035 EVOLUCIÓN DE CAD AL DEBUT EN NAVARRA TRAS IMPLANTACIÓN DE CAMPAÑA PREVENTI- S. Berrade Zubiri, M. Oyarzabal Irigoyen, M. Chueca Guindulain, A. Sola Mateo, G. Echarte Urtasun, M. Aizpún Armendariz.
Complejo Hospitalario de Navarra, Pamplona.
Introducción: El 39% de los niños y adolescentes diagnosticados de Diabetes tipo 1 en nuestro país debutan en situación de CAD (Grupo de Trabajo de Diabetes de la SEEP). En Enero de 2009 se pone en marcha en Navarra la campaña “Conoce los síntomas de la Diabetes”, destinada a la detección precoz de nuevos casos.
Objetivos: - Valorar la frecuencia de CAD al debut de DM1 en Navarra entre 2009-2010. - Analizar características de CAD al debut por grupos de edad, lugar de diagnóstico y características familiares. - Comparar la frecuencia actual con datos epidemiológicos previos (1996-2008).
Material y Métodos: - Estudio retrospectivo de niños y jóvenes diagnosticados de DM 1 en nuestro hospital entre 2009-2010. - Datos epidemiológicos del debut de Diabetes 1 en menores de 15 años en Navarra, periodo 1996-2008. - Análisis estadístico: SPSS.
Resultados: Entre 2009-2010 debutaron 43 niños, 20 varones y 23 mujeres, con una edad media de 9 años (rango: 20 meses-14.4 años), 10 casos menores de 5 años. El 30.2 % debutaron en cetoacidosis (CAD): leve (n=2), moderada (n=6) y grave (n=5). No hubo diferencias significativas de debut en CAD por sexo ni grupos de edad; en cambio, el debut en CAD era significativamente más elevado en los casos diagnosticados en Urgencias y que habían realizado alguna consulta previa. En estos dos últimos años ha habido un descenso de CAD al debut respecto al periodo 1996-2008 (el 30.2 % frente al 36.8%) aunque sin significado estadístico.
Conclusiones: Los datos sugieren que la campaña ha conseguido un descenso de CAD al debut, aunque su frecuencia en edad pediátrica sigue siendo muy elevada. Es necesario intensificar y mantener el esfuerzo divulgativo de la enfermedad en distintos ámbitos, especialmente en centros de salud, colegios y farmacias.
P1/d2-3-036 LIPODISTROFIA PARCIAL COMO CAUSA DE FRACASO PANCREÁTICO EN LA EDAD PEDIÁTRICA. R.M. Pacheco González, P. Prieto Matos, G. de la Fuente Echevarría, Y. Perales Vinagre, D. Martín Hernández, E. Álvarez Aparicio.
Hospital Universitario de Salamanca.
Introducción: La lipodistrofia es una causa rara de diabetes. Presentamos el caso de una niña diagnosticada de síndrome de Köbberling-Dunnigan que presentó desde la edad pediátrica una importante clínica. Caso clínico: Paciente, mujer de 10 años de edad, sin antecedentes familiares ni personales de interés, remitida desde su centro de salud por pérdida de la grasa del abdomen y piernas y ensanchamiento del tórax y cuello de meses de evolución. A la exploración presenta un peso, talla e IMC en límites normales. Destaca amplitud del tórax a expensas de partes blandas, con cuello de búfalo; lipodistrofia de abdomen y extremidades inferiores; pseudohipertrofia muscular de extremidades inferiores e importante acantosis nigricans en ingles, axilas y cuello.
En las pruebas complementarias se objetiva leve alteración lipídica (triglicéridos 189 mg/dl), leptina en límite bajo (9,8 ng/ml), insulina elevada (46 uIU/ml), con niveles normales de HbA1C. Se realiza una sobrecarga oral de glucosa (SOG) con niveles de 100, 171, 126 y 168 mg/dl a los 0, 30, 60 y 120 minutos, respectivamente. En el estudio hormonal destaca un leve hiperandrogenismo analítico.
Con la sospecha de lipodistrofia congénita parcial (síndrome de Köbberling-Dunnigan), se le pauta tratamiento con Metformina y se le recomiendan medidas higiénico-dietéticas.
En su evolución pospuberal se aprecia una esteatosis hepática con aumento de enzimas hepáticas, hipertrigliceridemia (400 mg/dl), mayor hiperandrogenismo analítico, y en una nueva SOG se observa unos niveles de glucosa de 109, 222, 210, 223,194 mg/dl, y de insulina de 105,168, 6,7 y 7 U/ml a los 0, 30, 60, 90 y 120 minutos. Los niveles de leptina están bajos (8,1 ng/ml) y presenta alteración en marcadores inflamatorios y de riesgo cardiovascular (adiponectina, IL6 y TNF alfa). Los hallazgos de RMN concuerdan con el diagnóstico.
Se realiza estudio genético en el que se encuentra una mutación en el gen LMNA.
Conclusión: El síndrome de Köbberling-Dunnigan es una causa rara de diabetes. Se sospecha clínicamente por la ausencia del tejido adiposo parcial, hipertrigliceridemia y resistencia a la insulina que puede progresar a diabetes. Su tratamiento está orientado al control de las alteraciones metabólicas; la administración de leptina es una opción que está en fase de ensayo clínico.
P1/d2-3-037 TRASFERENCIA DE INSULINA A GLIMEPIRIDA EN EL TRATAMIENTO DE DIABETES MELLITUS NEONATAL PERMANENTE POR MUTACIÓN E227K EN EL GEN KCNJ11. M. Martín Frías(1), L. Castaño González (2), N. Álvarez Gil (1), R. Yelmo Valverde (1), MA. Álvarez Gómez (1), R. Barrio Castellanos (1).
(1) Unidad de Diabetes Pediátrica. Hospital Universitario Ramón y Cajal. Madrid; (2) Laboratorio de Genética Molecular. Hospital de Cruces. Unidad de Investigación. Baracaldo (Vizcaya).
Introducción: La Diabetes Mellitus Neonatal (DMN) por mutación del gen KCNJ11 responde al tratamiento con sulfonilureas (SU). Hasta la actualidad se ha utilizado la glibenclamida en 2-3 dosis; pero la evidencia de su riesgo cardiovascular plantea la necesidad de probar otro tipo de SU (Riddle.JCEM2010). La glimepirida, SU de 3ª generación, tiene acción prolongada, menor riesgo hipoglucémico y no riesgo cardiovascular conocido.
Objetivo: Evaluar la respuesta al cambio de tratamiento de insulina por glimepirida en un preescolar con DMN permanente por mutación del gen KCNJ11.
Paciente/Métodos: Niño de 18 meses de edad diagnosticado de DMN a los 61/2 meses. Debut con hiperglucemia (452 mg/dl, HbA1c 11,3%) y cetosis, sin acidosis ni síntomas cardinales. Estudio de autoinmunidad pancreática negativo. Desarrollo psicomotor lento sin episodios convulsivos, con estudio de electroencefalograma y electromiograma normal. Tratamiento inicial con 3 dosis de insulina-aspártica preprandial (0,47U/kg/día) sin precisar insulina basal, con buen control metabólico y sin hipoglucemias graves (HbA1c media 5,6%). Madre y abuela materna diagnosticadas de DM a los 16 y 29 años, tratadas con insulina. Detectada mutación E227K en la secuenciación del gen KCNJ11, previamente descrita (Edghill.JCEM 2007), en las tres generaciones, que confirma diagnóstico de diabetes monogénica. Para la evaluación de la respuesta del cambio de insulina por glimepirida se realizó, antes y un mes después: test glucagón para péptido-C, HbA1c, monitorización continua glucosa intersticial (MCG) durante 7 días con sistema-IPROTM2(Medtronic-Minimed) y automonitorización de glucemias capilares domiciliarias.
Resultados: Se consiguió buen control glucémico con una única dosis de glimepirida (0,6mg=0,06mg/Kg) en ayunas. La MCG mostró ausencia de excursiones glucémicas significativas. Mejoría subjetiva de calidad de vida de paciente y familia. Conclusiones: En la DMN por mutación E227K en el gen KCNJ11, la glimepirida mejora la secreción de insulina y permite un buen control metabólico de forma cómoda y segura.
P1/d2-3-038 DIABETES NEONATAL ASOCIADA A SÍNDROME DE MARTÍNEZ-FRÍAS DEBIDO A MUTACIÓN EN RFX6. A.C. Barreda Bonis(1), E. Bermúdez de Castro López (1), J. Guerrero-Fernández (1), F. Santos Simarro (2), R. Gracia Bouthelier (1), A. Campos Barros (1).
(1) Servicio de Endocrinología Infantil, Hospital Universitario La Paz, Madrid; (2) Instituto de Genética Médica y Molecular (INGEMM), Hospital Universitario La Paz, IdiPAZ, UAM y CIBERER, ISCIII, Madrid.
Introducción: El síndrome de Martínez-Frías (SMF) es un cuadro autosómico recesivo muy poco frecuente asociado a atresia duodenal, hipoplasia pancreática, hipoplasia o atresia biliar extrahepática, malrotación intestinal, hemocromatosis neonatal, diabetes neonatal, retraso del crecimiento intrauterino y, en ocasiones, fístula traqueoesofágica. Recientemente se han identificado mutaciones en el gen RFX6, codificante de un factor de transcripción que dirige el desarrollo embriológico del páncreas endocrino, en 5 pacientes con SMF que presentaron un déficit completo de hormonas pancreáticas endocrinas.
Caso clínico: Recién nacida mujer, hija de padres consanguíneos de etnia gitana, que durante los primeros días de vida presenta los siguientes diagnósticos: retraso del crecimiento intrauterino, atresia duodenal y malrotación intestinal (precisa tres intervenciones quirúrgicas), ausencia de vesícula biliar, colestasis e insuficiencia hepática asociada a depósito hepático de hierro. Desde las 12 horas de vida presenta hiperglucemia mantenida que precisa tratamiento con insulina (inicialmente por perfusión y posteriormente, por vía subcutánea). En las analíticas realizadas, la insulina y el péptido C son indetectables. En las ecografías abdominales no se visualiza la cola del páncreas.
Estudios moleculares: El análisis de las secuencias exónicas, transiciones intrón/exón y promotor proximal del gen RFX6 mediante HRM y secuenciación reveló la presencia de una mutación puntual en homocigosis, c.541C>T, que altera el aminoácido codificado (p.R181Q), en el exón 4 de RFX6. La mutación, afecta a un residuo filogenéticamente conservado localizado en el dominio de unión a ADN de la proteína, anulando su capacidad de unión a ADN. Seguimiento: Actualmente la paciente tiene 7 meses y continúa ingresada con el objetivo de mejorar el estado nutricional y conseguir un adecuado control de la diabetes antes del alta.
Conclusiones: Se ha propuesto la realización de un trasplante (pancreático aislado o multivisceral), pero dada la escasa supervivencia descrita en este síndrome (máximo 300 días) y las múltiples complicaciones asociadas, se ha desestimado esta opción. Se recomienda el estudio molecular de RFX6 en pacientes con diabetes neonatal asociada a atresia duodenal e hipoplasia pancreática y déficit múltiple de hormonas pancreáticas.
P1/d2-3-039 TRATAMIENTO COMPARATIVO CON DISTINTOS TIPOS DE INSULINA. M. Torres Rico, M.M. Núñez Cárdenas, A. L. Gómez Gila.
Hospital Universitario Virgen del Rocío, Sevilla.
Introducción: En los últimos años se han modificado las características demográficas de la población con diabetes mellitus tipo 1 (DM 1) en la edad pediátrica y se han ampliado las opciones terapéuticas disponibles.
Objetivo: Estudiar retrospectivamente los pacientes con DM 1
Material y Método: Revisamos 178 historias clínicas de pacientes (100 varones/78 mujeres) con al menos dos años de evolución de la enfermedad. Dividimos la muestra en 3 grupos según el tipo de insulina basal: grupo 1 en tratamiento con NPH (67; 37.6%), grupo 2 con glargina (88: 49.4%) y grupo 3 con detemir (23; 12.9%). Todos tenían asociado un análogo de acción rápida (AAR).
Analizamos: Edad, IMC, HbA1c, número de hipoglucemias graves, número de bolos al día, dosis de insulina y distribución de la misma (basal y bolo).
Realizamos estudio analítico-descriptivo mediante los test estadísticos de ANOVA, Kruskal-Wallis, U de Mann-Withney y test de comparaciones múltiples.
Resultados: Se reflejan en las tablas 1 y 2.
Conclusiones: - La edad media de la muestra analizada es inferior a la habitualmente descrita. - El grupo tratado con glargina tiene mayor edad que los otros dos. - El grupo tratado con glargina recibe mayor dosis de insulina en bolo y menor dosis de basal con respecto a los otros dos grupos. - No se observan diferencias significativas entre los 3 grupos en cuanto al resto de parámetros analizados.
P1/d2-3-040 EL DÍA A DÍA DE LOS NIÑOS CON DIABETES MELLITUS TIPO 1 EN SALAMANCA. C. Tobar Chaves, F. Manzano Recio, P. Prieto Matos.
HCUS-Servicio de Pediatría. Salamanca.
Introducción: La salud global de los niños con DM1 debe abordarse de una forma multidimensional, desde el punto de vista psicosocial, sanitario, académico y familiar, que permitirá ofrecer una atención integral que garantice su desarrollo y bienestar.
Material y Métodos: Encuesta nueva, específica de DM1 y CVRS, realizada a 50 niños y sus padres, en edades entre 3 y 14 años. La encuesta consta de 30 preguntas que abarcan aspectos sobre el control metabólico, la calidad de vida, el uso de los recursos así como satisfacción con la atención sanitaria.
Resultados: 1. Control metabólico: El 82% de los niños tiene buen control metabólico. Los errores al aplicar la medicación y efectos adversos son más frecuentes en 10-14 años (47,8%). El 19% no toma medidas al realizar ejercicio que influye negativamente en su control metabólico (P=0,028). Tan sólo el 12% de encuestados acudió a urgencias por problemas relacionados con su diabetes y el 2% fue ingresado por cetoacidosis. 2. La calidad de vida es percibida por los menores y/o sus padres como similar o superior a otros niños en un 78%. El 32% de los niños no pudo realizar alguna actividad recreativa, lo que se refleja en la percepción de calidad de vida inferior en el 63,6% de ellos (P=0,046). Un 12% debe realizar el control de glucemia fuera del aula de clase y el 4% oculta su enfermedad en el Instituto. 3. Recursos: en orden de frecuencia, los recursos más utilizados son la educadora y el endocrino y la Asociación de Diabetes. El 78% de encuestados se sienten bien educados en el autocontrol, lo que se demuestra en un mejor control metabólico (HbA1C<8%) en el 87,2% (P=0,043).
Conclusiones: 1. La percepción de calidad de vida de la mayoría de niños con DM1 es buena a pesar de verse limitados un tercio de ellos para asistir a actividades recreativas escolares. 2. La gran mayoría tiene buen control metabólico y frecuentan muy poco el servicio de urgencias. 3. Se debe disponer de sanitarios en el ámbito escolar y excursiones así como dedicar más tiempo a la educación diabetológica de los niños de 10-14 años.
P1/d2-3-041 CARACTERÍSTICAS DE LA DIABETES MELLITUS TIPO1 AL DEBUT. EVOLUCIÓN DE LA PATOLOGÍA DURANTE LOS ÚLTIMOS 19 AÑOS EN UN HOSPITAL DE REFERENCIA DE SEGUNDO NIVEL. M.L. Bertholt, E. Maldonado Ruiz, M.C. González Torroglosa, S. de la Torre Santos, G. Rubiera Pérez, J. E. Fernández Alonso.
Complejo Asistencial de Palencia. Palencia.
Objetivos: Describir las características y evolución del debut diabético en nuestra provincia.
Material y Métodos: Estudio descriptivo retrospectivo de todos los pacientes menores de 19 años, que debutaron con DBT1 (diabetes 1) desde 1991 hasta 2009.
Resultados: De 75 pacientes, se eliminaron 8 por falta de datos. Incidencia anual 17,8/100.000, sin constatarse tendencia descendente-ascendente en el tiempo. Total de la muestra (n=67): 49,3% varones y 50,7% mujeres; 57,8% medio urbano y 42,2% procedencia rural. Media de edad: 9,7años (±4,58): 16% de 0-4 años, 30,5% de 5-9, 38.5% de 10-14 y 15% de 15-18 años. Lactancia materna 18 (75%) de 24 pacientes interrogados. Antecedentes personales: 96% sin interés, 2 menarquia reciente, 1 enfermedad celíaca. Antecedentes familiares: 37% sin interés, 34,3% DBT2, 17,9% DBT1, 6% DBT gestacional, 4,5% otra enfermedad autoinmune. Clínica predominante: poliuria, polidipsia, pérdida de peso (82%); mediana de días de evolución: 25,5 días (p25-75 13,0-48,7). Dos pacientes presentaron síntomas neurológicos. Mortalidad y secuelas neurológicas 0%. Media de estancia hospitalaria: 9,53 días (±3,18). Debutaron con cetoacidosis 27 pacientes (40%), una de cada tres fue grave (14% del total). No se constató tendencia descendente en la incidencia de cetoacidosis al debut (p=0,6). Media de glucemia 425,94mg/dl (±152,97), media de pH 7,27 (±0,13), media de bicarbonato 16,99mEq/l (±8,18), media de hemoglobina glicosilada (HbA1c) 11,96% (±2,12). En 18 casos se solicitó péptido C: normal en 8 niños (44%), bajo en 10(56%). Anticuerpos anti-células ß-pancreáticas: en 26 pacientes se realizaron anti-islote (2 positivos); en 22 anti-GAD (14 positivos); en 15 anti-IA2 (9 positivos); y en 9 anti-insulina (3 positivos). Otros anticuerpos solicitados: anticuerpos anti-tiroglobulina 19 pacientes (2 positivos), anti-TPO 30 pacientes (6 positivos), anti-endomisio 18 pacientes (2 positivos), anti-reticulina 4 pacientes (1 positivo); anti-gliadina 14 pacientes (2 positivos), anti-transglutaminasa 17 pacientes (1positivo). Al debut: una tiroiditis autoinmune y una enfermedad celíaca (diagnosticada previamente). Resto de anticuerpos realizados durante el seguimiento.
Conclusiones: En nuestro medio, la incidencia de DBT1 y de cetoacidosis como forma de presentación, ha permanecido estable en los últimos 19 años. El tiempo entre inicio de los síntomas y diagnóstico es, en muchos casos, elevado. Debemos aumentar la formación sobre la enfermedad para intentar disminuir la incidencia de cetoacidosis al debut.
P1/d2-3-042 VACUNACIÓN DE GRIPE EN NIÑOS CON DIAGNÓSTICO DE DIABETES MELLITUS TIPO 1. M.J. Rivero Martín, M.J. Alcázar Villar, D. Montes Bentura, C. Navarro Moreno.
Hospital Universitario de Fuenlabrada. Fuenlabrada, Madrid.
Introducción: Los pacientes con DM son uno de los llamados “grupos de riesgo” para la infección por gripe.
En España las recomendaciones de vacunación antigripal en niños incluyen a > 6 meses con enfermedades crónicas, incluida DM. A pesar de esto, muchos grupos de riesgo no tienen una buena cobertura vacunal.
Objetivos: El objetivo principal de este trabajo ha sido determinar la tasa de vacunación contra la gripe en el grupo de pacientes con DM tipo 1 en seguimiento en el Servicio de Pediatría del Hospital Universitario de Fuenlabrada. Como objetivos secundarios determinar si el tiempo de evolución de la enfermedad y la edad modifican esta tasa de vacunación.
Material y Métodos: Se presenta un estudio transversal descriptivo, estudiando la tasa de vacunación frente a gripe en diciembre de 2010 (Campaña de vacunación antigripal en la Comunidad de Madrid: 1 octubre-30 de noviembre).
Grupo de estudio: pacientes con diagnóstico de DM tipo 1 en seguimiento en el Hospital de Fuenlabrada en 2010.
Resultados: 37 pacientes han sido seguidos en consulta de diabetes infantil en el año 2010.
La proporción varones/mujeres es de 23/14.
La edad media de los pacientes fue 9,7 años (DE: 4,04) y el tiempo de evolución de la enfermedad 3 años (DE: 2,4).
19 (51,35%) pacientes han sido vacunados contra la gripe en 2010, y 24 (64,86%) en 2009.
No hay diferencias en cuanto a la edad en vacunados y no vacunados.
Los niños con un tiempo de evolución entre 3 y 6 años son los menos vacunados (22%), frente a 56% de menos de 3 y más de 6 años de evolución.
El 25% de los niños con DM tipo 1 son de familias inmigrantes; de estos, el 22,1% se ha vacunado de gripe frente al 62,9% de los españoles (p=0,08).
Conclusiones: La cobertura vacunal frente al virus de la gripe es escasa en nuestro medio, aunque superior a la referida para el territorio español (36,68%). El distinto comportamiento entre 2009 y 2010 tendría relación con la alerta social que generó la gripe A en 2009. Es necesaria la recomendación de vacunación antigripal a pacientes diabéticos.
P1/d2-3-043 DETERMINACIÓN DE LA HBA1C EN PACIENTES PEDIÁTRICOS CON DIABETES MELLITUS: COMPARACIÓN DEL VARIANT II TURBO Y EL DCA VANTAGE. M.L. Llempen López(1), A. Gómez Gila (1), T. Herrera del Rey (2), C. González Merino (1).
(1) Unidad de Endocrinología Pediátrica - Hospital Infantil - Hospitales Universitarios Virgen del Rocío, (2) Servicio de Análisis Clínicos - Hospitales Universitarios Virgen del Rocío, Sevilla. La hemoglobina glicada (HbA1c) es la piedra angular del control en pacientes diabéticos, dada su relación directa con los niveles previos de glicemia y con la aparición de complicaciones a largo plazo. Más aún, en 2010 la American Diabetes Association ha introducido este parámetro como criterio diagnóstico de diabetes. La HbA1c puede ser medida por dos tipos básicos de métodos: el inmunoensayo y la cromatografía líquida de alta eficacia (HPLC). Las determinaciones se pueden realizar en laboratorios de referencia o a través de equipos portátiles o a pie de consulta (point of care assays) que permiten la disponibilidad inmediata de resultados.
Objetivo: Comparar las cifras de HbA1c con el Variant II Turbo y el portátil DCA Vantage.
Material y Métodos: Se analizaron 69 muestras de niños con diabetes mellitus tipo 1 y tipo 2 controlados en un hospital terciario durante el año 2010. Las muestras de sangre venosa, obtenidas simultáneamente, fueron procesadas con ambos métodos. Los resultados fueron analizados estadísticamente utilizando el coeficiente de correlación de Pearson, el método de Bland & Altman y el análisis de regresión de Passing Bablock.
Resultados: La HbA1c obtenida por ambos métodos tiene una alta correlación (r=0.9662, p<0.001). La media de las diferencias obtenida por el análisis de Bland Altman es de 0.37 ± 0.45. En la comparación de métodos con la regresión de Passing Bablock se obtuvo la siguiente ecuación: Laboratorio= 0.4 + 1.0 x Portátil, ordenada (IC 95%): 0.4 (-0.37, 0.40), pendiente (IC 95%): 1.0 (1.0, 1.1).
Conclusiones: Los valores de HbA1c en pacientes diabéticos en edad pediátrica obtenidos con el Variant II Turbo y el portátil DCA Vantage tienen una buena correlación. Además, ya que no existe error proporcional ni error constante, los valores son intercambiables.
P1/d2-3-044 DETERMINACIÓN DE LA HBA1C EN PACIENTES PEDIÁTRICOS CON DIABETES MELLITUS: COMPARACIÓN DEL VARIANT II TURBO Y EL DCA 2000. M.L. Llempen López(1), A. Gómez Gila (1), T. Herrera del Rey (2), C. González Merino (1).
(1) Unidad de Endocrinología Pediátrica - Hospital Infantil - Hospitales Universitarios Virgen del Rocío, (2) Servicio de Análisis Clínicos - Hospitales Universitarios Virgen del Rocío, Sevilla. La hemoglobina glicada (HbA1c) es la piedra angular del control en pacientes diabéticos, dada su relación directa con los niveles previos de glicemia y con la aparición de complicaciones a largo plazo. Más aún, en 2010 la American Diabetes Association ha introducido éste parámetro como criterio diagnóstico de diabetes. La HbA1c puede ser medida por dos tipos básicos de métodos: el inmunoensayo y la cromatografía líquida de alta eficacia (HPLC). Las determinaciones se pueden realizar en laboratorios de referencia o a través de equipos portátiles o a pie de consulta (point of care assays) que permiten la disponibilidad inmediata de resultados.
Objetivo: Comparar las cifras de HbA1c obtenidas con el Variant II Turbo y el portátil DCA 2000 en pacientes pediátricos con diabetes.
Material y Métodos: Se analizaron 533 muestras de niños con diabetes mellitus tipo 1 y tipo 2 controlados en un hospital terciario durante los años 2007-2010. Las muestras de sangre venosa, obtenidas simultáneamente, fueron procesadas con ambos métodos. Los resultados fueron analizados estadísticamente utilizando el coeficiente de correlación de Pearson, el método de Bland & Altman y el análisis de regresión de Passing Bablock. Se comparó las muestras globalmente y por subgrupos según el año.
Resultados: La HbA1c obtenida por ambos métodos tiene una correlación estadísticamente significativa (r=0.9456, p<0.001). La media de las diferencias obtenida por el análisis de Bland & Altman es de 0.39 ± 0.68. En la comparación de métodos con la regresión de Passing Bablock se obtuvo la siguiente ecuación: Portátil= -0.4+1.0xLaboratorio y un error constante (ordenada que no incluye al cero): ordenada (IC 95%): -0.4 (-0.40,-0.25), pendiente (IC 95%): 1.0 (0.98,1.0). En el análisis por subgrupos se encontró un error constante en el subgrupo 2007 (n=273): ordenada (IC 95%): -0.4 (-0.40,-0.40), y ningún error en el subgrupo 2008-2010 (n=260): ordenada (IC 95%): -0.4 (-0.40,-0.23), pendiente (IC 95%): 1.0 (0.92,1.0). Test de Cusum: no desviación significativa de la linealidad.
Conclusiones: Los valores de HbA1c en pacientes diabéticos en edad pediátrica obtenidos con el Variant II Turbo y el portátil DCA 2000 tienen una alta correlación. Estos valores presentan un error constante requiriendo un factor de corrección en el subgrupo 2007 mientras que a partir del 2008 al 2010 los valores obtenidos por ambos métodos son intercambiables.
P1/d2-3-045 VALORACIÓN DEL DESARROLLO SOMÁTICO EN UNA MUESTRA DE PACIENTES DM-1 Y CÓMO PUEDEN ORIENTAR SOBRE EL CUMPLIMIENTO DIETA/INSULINA. M.D. Cañas Redondo (1), A. Beisti Ortego (2), N. Gilabert Martínez(1), J.I. Perales Martínez(2), G.M. Lou Francés(2), M. Rodríguez Rigual(2).
(1) Servicio de Pediatría. Unidad de Endocrinología Infantil. Hospital General Universitario de Alicante. Alicante. (2) Unidad de Diabetes Pediátrica. Hospital Miguel Servet, Zaragoza.
Introducción: Es muy trascendente valorar periódicamente en los pacientes con diabetes su desarrollo, en cuanto a velocidad de peso (VP) y talla (VT) ya que la conjunción de éstos y el control metabólico obtenido nos orientan sobre el cumplimiento del tratamiento, fundamentalmente del balance dieta/insulina.
Objetivos: En una cohorte de pacientes DM-1 relacionar el desarrollo somático con el control metabólico y basados en ello sospechar cuál es el fallo del tratamiento en los casos de mal control.
Material y Métodos: 1.Estudiamos en un corte transversal 120 pacientes: 46,7% mujeres y 53,3% varones. Prepúberes 35% y púberes 65%. Subdivididos en: Años de evolución <5 años (51,6%), 5-10 años (36,6%) y >10 años (11,6%); y Grupos de edad <6 años (5,8%), 6-10 años (28,3%) y 11-17 años (65,8%). Se analizan las desviaciones estándar (SDS) de: talla, VT (controles trimestrales), peso, VP, IMC y HbA1c (subgrupos HbA1c >ó<8%). 2.Hallando la diferencia de SDSVT-SDSVP consideramos que han engordado en exceso cuando ésta es <-1 y adelgazado en exceso si >+1. En estos grupos analizamos: sexo, estadío puberal y HbA1c.
Resultados: 1.Edad: 12,43±3,8. Años de evolución: 5,37±3,77. HbA1c(DCA 2000): 7,99±1,46%. Todas las SDS estudiadas están dentro de la normalidad. Resaltamos las diferencias significativas: Los prepúberes crecen menos (-0,95±1,98) que los púberes (0,13±1,73) (p0,003). Comparando los subgrupos de HbA1c se observa menor incremento de peso cuando HbA1c <8% [VP -0,53±1,85 vs grupo HbA1c >8% 0,44±1,57 (p0,035) y SDSIMC -0,21±0.87 vs 0,18±1,12 (p0,035)] 2.Valorando el grupo que ha engordado (40% del total) respecto al que ha adelgazado (28,3%) hallamos diferencia significativa en la HbA1c media (8,49±1,65 vs 7,62±1,32) (p0,01). El 58.3% de los que han engordado presentan HbA1c >8%, existiendo mayor proporción de mujeres (53.6%) y púberes (67.9%). El 23,5% de los que han adelgazado presentan HbA1c >8%, siendo la mayoría varones (62.5%) y púberes (75%).
Conclusiones: 1. Relacionamos peor control metabólico con aumento de VP e IMC. 2. El excesivo aumento de peso y mal control metabólico es más frecuente en mujeres púberes. Posible causa: excesos dietéticos con escasa insulinización. 3. La excesiva disminución de peso y mal control metabólico es más frecuente en varones púberes. Posible causa: omisión de dosis de insulina.
P1/d2-3-046 ESTUDIO EPIDEMIOLÓGICO DE DIABETES TIPO I EN LA REGIÓN COVA DA BEIRA vs SALAMANCA. F. Manzano Recio, L. Santos Videira, P. Dominguez Manzano, P. Prieto Matos, M. Martin.
Hospital Universitario de Salamanca; Hospital Cova da Beira, Portugal.
Introducción: La diabetes tipo1 es la alteración metabólica más frecuente en la infancia y adolescencia, con consecuencias importantes para el desarrollo físico y emocional de los niños. Los diagnósticos en diabetes están creciendo, e interesa el control de los casos para gestionar recursos y hacer prevención.
Objetivos: Conocer la incidencia de diabetes en niños <15 años en Cova da Beira (Portugal), compararla con la media nacional portuguesa, con otros países y, la provincia de Salamanca. Detectar factores que pueden influir en el debut diabético.
Pacientes y Métodos: Es un estudio retrospectivo de 10 años de duración, (1999-2008), descriptivo y observacional, de todos los niños que presentaron un diagnóstico de DM1, en la región de Cova da Beira en el período de 1999 a 2008, dividido en dos de cuatro años cada uno: pA y pB. Los datos fueron recogidos de la historia clínica al debut y se incluyen: edad, sexo, residencia, estación de debut etc. Se estudian las incidencias medias anuales, por edad, sexo, períodos y global.
Resultados: Durante el período de estudio fueron identificados 31 casos con DM1, 14 mujeres y 17 varones. La edad media al debut es de 8,32 años. Los meses con más casos son Febrero y Diciembre. La polidipsia está presente en 90,3% de casos y 10,5% de niños presentan cetoacidosis. Las incidencias anuales varían entre 15,31/105/año y 38,38/105/año. La incidencia media en pA es de 21,49/105/año y en pB de 26,59/105/año y la incidencia media de todos los años fue de 23,8/105/año. El aumento de incidencia fue menor en el grupo de 0-4 años y mayor en el de 10-14. Salamanca presenta incidencias semejantes, en períodos también semejantes: media: 22,10 (minima: 7,17; máxima: 26,28); pA=18,61 y pB=25,68105/año.
Conclusiones: La incidencia media de niños con DM1 en la región Cova da Beira, en el periodo estudiado fue de 23,8/105/año. Es considerada una incidencia elevada y superior a los datos divulgados por otras fuentes para otras regiones de Portugal e incluso de España. Salamanca ciudad limítrofe con la zona estudiada tiene una incidencia media de 22,10/105/año.
P1/d2-3-047 IMPACTO DEL TRATAMIENTO CON ANÁLOGOS DE INSULINA EN EL CONTROL METABÓLICO DE LA DM1 EN NIÑOS Y ADOLESCENTES. A. Eguireun Rodríguez, S. Iparraguirre Rodríguez, I. Sanz Fernández , G. Grau Bolado, A. Vela de Sojo I. Rica Echevarría.
CIBERDEM. Endocrinología Pediátrica. Servicio Pediatría. Hospital de Cruces, Barakaldo. Bizkaia.
En la última década se ha generalizado el uso de análogos de insulina (AI) en el tratamiento de la diabetes tipo 1 infantil (DM1). Con ellos se consigue mejorar el perfil farmacocinético de las insulinas convencionales y, teóricamente, las limitaciones que éstas presentaban en el tratamiento (hiperglucemia postprandial e hipoglucemias). La mejoría del control metabólico secundario al empleo de análogos en pacientes pediátricos no está claramente demostrada.
Objetivo: Valorar el impacto del tratamiento con AI en el control metabólico de niños y adolescentes con DM1, en un hospital terciario.
Pacientes y Metodología: Hemos comparado el control metabólico (HbA1c media anual) de dos cohortes de pacientes con DM1 de más de dos años de evolución, controlados en los años 2000 (n=82) y 2008 (n=76). El equipo sanitario (3 médicos y 1 educadora), la educación diabetológica y los objetivos de tratamiento fueron los mismos en ambos periodos de tiempo. La diferencia entre las dos cohortes radica en el uso de AI: en el año 2000 sólo el 21,5 de los pacientes utilizaban análogos de insulina rápida; en el año 2008, el 100% de los pacientes utilizaban análogos de insulina rápida y el 40% análogos de insulina lenta. Resultados: La muestra global incluye a 158 pacientes (53% niñas; 23,5% menores de 10 años) con una edad media de 12,6±3,4 años, una evolución de la diabetes de 4,9±2,6 años y una media de HbA1c anual de 8,1%±1,2. Acuden a la consulta 4,1±0,8 veces al año y en cada visita se determina la HbA1c (método DCA 2000). Los pacientes de las dos cohortes no difieren en edad, sexo, proporción de niños pequeños ni en nº de visitas anuales. El tiempo de evolución es mayor en la cohorte del 2008 (5,3±3,1 vs 4,4±2 años; p= 0,03)
Control metabólico: La media de HbA1c no muestra diferencias estadísticamente significativas entre ambas cohortes (8,2 vs 7,9%). La proporción de niños con HbA1c ≤ 7,5% es mayor en la segunda cohorte (31,7% vs 48,7 p = 0,022).
Conclusiones: El uso generalizado de análogos de insulina tiene un efecto pequeño pero beneficioso en el control metabólico de la DM1, en niños y adolescentes.
P1/d2-3-048 ENFERMEDAD CELÍACA (EC) Y ENFERMEDAD TIROIDEA AUTOINMUNE (ET) EN UNA POBLACION DE NIÑOS DIABÉTICOS INSULINO DEPENDIENTES. M. Carmona Ruiz, A.L. Gómez Gila, E. Fernández Hernández, R. Rodero Prieto, B. Jiménez Crespo.
HIU Virgen del Rocío (Sevilla), Instituto Hispalense de Pediatría, (Sevilla) HIU Virgen del Rocío, H. Juan Ramón Jiménez (Huelva).
Introducción: La diabetes mellitus tipo 1 (DM1) es considerada una patología de riesgo para desarrollar otras enfermedades de tipo autoinmune como la enfermedad celíaca (EC) o enfermedad tiroidea autoinmune (ET).
Objetivo: Estimar la prevalencia de EC y ET en niños diagnosticados de DM1 tanto al debut como a lo largo del tiempo.
Pacientes y Método: Estudio descriptivo transversal realizado en el 2007, con datos recogidos retrospectivamente en un hospital de tercer nivel de 199 niños diagnosticados de DM1 entre los años 1993-2007. Registramos: sexo, año de nacimiento, fecha debut DM1, enfermedades previas, anticuerpos antitransglutaminasa (aTg), antigliadina (AG), antiendomisio (AE), antitiroperoxidasa (AbTPO), antitiroglobulina (AbTG), TSH al debut y anualmente, realización de biopsia intestinal y dieta sin gluten. Resultados: Conclusiones: - La frecuencia de autoinmunidad tiroidea positiva, hipotiroideos y celíacos es similar a la descrita en la literatura (y algo superior a lo comunicado por nuestra Unidad en 1997). - Es más frecuente encontrar autoinmunidad positiva que alteraciones en la función tiroidea. En ocasiones se negativiza en los primeros años de evolución de la DM1. - Realizar el cribado para EC sólo al diagnóstico puede llevar a un menor reconocimiento de la misma en niños con DM1. - Consideramos que es recomendable realizar un despistaje periódico de EC y de ET.
P1/d2-3-049 DIABETES MELLITUS Y OTRAS ENFERMEDADES AUTOINMUNES. A. De La Puente Arévalo (1), E. Bermúdez de Castro López (1), M. Algar Serrano (1), I. Polanco Allué (2), I. González Casado (1), R. Gracia Bouthelier (1).
(1) Servicio de Endocrinología Infantil, Hospital Universitario La Paz, Madrid; (2) Servicio de Gastroenterología Infantil, Hospital Universitario La Paz, Madrid.
Introducción: Hay una asociación bien establecida entre Diabetes Mellitus tipo 1 (DM1) y otras enfermedades autoinmunes. La prevalencia de enfermedad celíaca (EC) en pacientes pediátricos con DM1 se ha estimado entre el 3 y el 6%.
Objetivos: Determinar las características principales de los pacientes con DM1 del Servicio de Endocrinología Pediátrica del Hospital Infantil La Paz y estudiar la asociación de la DM1 con otras enfermedades autoinmunes, principalmente la EC. Comparar si hay diferencias significativas en la HbA1C entre los diferentes grupos de diabéticos establecidos.
Métodos: Es un estudio descriptivo retrospectivo. La población de estudio son 257 pacientes diabéticos.
Resultados: La edad media actual de nuestros pacientes es de 12,7 años. El 50,2% son hombres y el 49,8% mujeres. El 47,1% del total presentan antecedentes familiares de enfermedades autoinmunes. Del total de diabéticos el 87,5% tienen DM 1. La edad media de diagnóstico de la DM es de 6,56 años. La media de evolución de la diabetes en nuestros pacientes es de 6,1 años. El 55,5% debutaron con síntomas típicos, el 31,1% en forma de cetoacidosis y en el 13,2% de los casos fue un hallazgo casual. La Hb glicosilada media es de 7,66%. El porcentaje de pacientes diabéticos con anticuerpos antitransglutaminasa (ATG) positivos (con biopsia intestinal normal o patológica) es de 12,8%. El porcentaje de pacientes con enfermedad tiroidea (ET) es de 6,2%. El 1,5% de pacientes presenta anticuerpos anti células parietales positivos o gastritis atrófica. El 0,7% presenta hepatitis autoinmune y el 0,7% presenta artritis idiopática juvenil o artritis reumatoide. Si hablamos de la HbA1C al realizar el análisis comparativo se encuentran diferencias significativas (p<0,05) entre distintos grupos (sólo DM1, DM1+EC, DM1+ET, DM+EC+ET y DM con anticuerpos antitiroideos positivos). La HbA1C más alta corresponde a los pacientes con anticuerpos antitiroideos positivos (sin enfermedad tiroidea, es decir con TSH y T4 normales).
Conclusiones: La detección precoz de estas enfermedades autoinmunes asociadas a la DM reducirá significativamente la mortalidad y morbilidad de estos pacientes. Y para acabar una reflexión: ¿mejoraría la HbA1C de los pacientes diabéticos con anticuerpos antitiroideos positivos tratándolos con LT4 a dosis no supresora de TSH?
P1/d2-3-050 PERFIL OXIDATIVO EN PACIENTES PREPUBERALES CON DIABETES MELLITUS TIPO 1. I. González Casado (1), J. Guerrero Fernández (1),
(1) Servicio de Endocrinología Pediátrica. Hospital Infantil La Paz. Madrid. (2) Sección Departamental de Ciencias de la Alimentación. Facultad de Ciencias (UAM). Madrid, (3) Instituto de Investigación en Ciencias de la Alimentación (CIAL). Facultad de Ciencias (UAM). Madrid.
Los efectos de la hiperglucemia sobre los perfiles oxidativo y lipídico en pacientes adultos con Diabetes Mellitus tipo 1 y 2 son bien conocidos, así como también el efecto de éstos sobre las complicaciones microvasculares. Dicho conocimiento es más limitado en pacientes pediátricos con Diabetes Mellitus tipo 1 de corta evolución.
Objetivo: El presente trabajo pretende contribuir en la comprensión de tales cambios en pacientes pediátricos con Diabetes Mellitus tipo 1 (DM1) comparados con controles sanos (CS).
Material y Métodos: La población de estudio se compone de 50 pacientes prepuberales con edades comprendidas entre 6 y 10 años de edad, y ha sido dividida en 2 grupos (16 CS y 34 DM1). Se recogen los siguientes datos: evolución de la diabetes, HbA1C, microalbuminuria, perfil lipídico y perfil oxidativo (vitamina E plasmática, 8-isoprostano en orina y malonil-aldehído mediante Tbars).
Resultados: No se obtienen diferencias significativas entre ambos grupos para microalbuminuria y perfil lipídico pero sí (p<0.001), como es esperable, para HbA1C. El perfil oxidativo que mide indirectamente los efectos de la peroxidación lipídica mediante la determinación de vitamina E (cociente con lípidos totales), 8-isoprostano en orina y malonil-aldehído tampoco muestra diferencias entre DM1 y CS.
Conclusiones: La normalidad obtenida en nuestro trabajo de los parámetros que miden indirectamente el efecto de la peroxidación lipídica coincide con aquellos estudios que demuestran igualmente normalidad del perfil oxidativo en pacientes pediátricos con DM1 de corta evolución, mientras que difiere con el resultado de aquellos otros que han recogido pacientes con DM1 avanzada o recién debutada. Estas discrepancias permiten concluir que el perfil oxidativo se altera en el debut, mejora con el control inicial y vuelve a empeorar conforme avanza la enfermedad.
P1/d2-3-051 DELECCIÓN EN EL GEN ZPF57, ASOCIADA A DIABETES NEONATAL TRANSITORIA. M.J. Pelaez Cantero(1), F. Girón Fdez-Crehuet (1), MJ Martínez-Aedo Ollero (1), G. Pérez de Nanclares (2). JP López Siguero (1).
(1) Hospital Materno-Infantil, Málaga, (2) Hospital de Txagorritxu, Vitoria.
Introducción: La diabetes neonatal transitoria (DNT) es una enfermedad poco frecuente, asociada a alteraciones en la región 6q24. La más rara es la pérdida de metilación (20%). En el 50%, la hipometilación de la región 6q24 no es aislada, sino que también afecta a otros loci. Existen genes cuya función es llevar a cabo y mantener la metilación del DNA en fases precoces del desarrollo embrionario. Su alteración, conlleva pérdida de metilación en distintos loci. El gen ZPF57 es uno de ellos. Caso clínico: Lactante de 1,16/30 meses, con fallo de medro desde el 7º día de vida e hiperglucemias desde los 22, sin cetosis, que requirieron insulinoterapia. Fue un RNAT, PEG (2.300 g) y talla 49.5 cm (p50) de raza árabe, sin incidencias durante el embarazo. Los padres son primos hermanos, sin ningún antecedente de interés. Tiene una hermana sana. En la exploración física destacaba deshidratación, desnutrición (Peso 2.800 g), macroglosia y hernia umbilical reductible. La insulinoterapia se fue reduciendo hasta suspenderse al año de vida. La HbA1c máxima fue 7.5%. Ha presentado buena ganancia de peso y talla (p97 en ambos). Actualmente presenta cifras de glucemia basal alterada, sin otras alteraciones analíticas ni en la exploración. En el estudio genético se detectó hipometilación en diferentes regiones: 6q24, 6q27, 7p12, 7q32, y 20q13, así como una deleción en homocigosis en el gen ZPF57. Los padres son portadores de dicha deleción. Entre las regiones hipometiladas, destaca además, la 20q13, asociada con pseudohipoparatiroidismo 1b, si bien nuestro paciente, no presenta clínica de ésta.
Conclusión: Describimos un caso de DNT, de etiología poco frecuente, como es la mutación del gen ZPF57, de herencia autosómica recesiva, que conlleva pérdida del imprinting materno en diferentes loci, entre los que está la región 6q24, responsable de la DNT. Es obligado el seguimiento, ante el riesgo de DM en los próximos años, así como otras patologías, sobretodo un pseudohipoparatiroidismo 1b. El consejo genético es importante, dado el riesgo de recurrencia (25%). La macroglosia y la hernia umbilical podrían explicarse por la hipometilación del 7p12. |
| References |